Вопросы
Вопрос: При каких заболеваниях возникают боль внизу живота и рези при мочеиспускании?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
При каких заболеваниях возникают боль внизу живота и рези при мочеиспускании?
Когда возникают боль внизу живота и резь во время мочеиспускания
Сочетание таких симптомов как боль внизу живота и возникновение рези во время мочеиспускания, как правило, свидетельствует о поражении нижнего отдела мочевыводящих путей (мочеточники, мочевой пузырь, мочеиспускательный канал).
При этом патология может носить как органический, так и функциональный характер. Об органическом поражении говорят в тех случаях, когда в органах нижних мочевыводящих путей имеются анатомические изменения (к примеру, воспалительная реакция при цистите или уретрите).
Функциональная патология, как правило, связана с нарушениями нервной регуляции органов мочевыводящей системы. Классическим примером такого заболевания является цисталгия, когда пациентки жалуются на боль внизу живота и рези при мочеиспускании, а лабораторные анализы и инструментальные исследования не обнаруживают никаких отклонений от нормы.
Мочевыводящая система находится в тесной анатомической и функциональной взаимосвязи с половыми органами, поэтому нередко развивается сочетанное поражение половых органов и мочевыводящих путей. Это особенно характерно для инфекций, передающихся половым путем (гонококки, хламидии, уреаплазма).
В некоторых случаях боль внизу живота и рези при мочеиспускании не связаны с патологией мочевыводящих путей. В таких случаях болевой синдром имеет отраженный характер и, как правило, свидетельствует о серьезных поражениях органов нижнего этажа брюшной полости (острый аппендицит, острый аднексит и т.п.).
Боль внизу живота и резь во время мочеиспускания при почечной колике и остром аппендиците
Если боль внизу живота возникает неожиданно, локализуется справа, отдает вниз в половые органы и на внутреннюю поверхность бедра и сопровождается резями во время мочеиспускания, то можно заподозрить такие патологии как острый аппендицит и почечная колика.
Эти, казалось бы, достаточно разнородные заболевания в начальной стадии нередко протекают настолько схоже, что даже опытные клиницисты испытывают определенные трудности при постановке диагноза.
Почечная колика вызвана затруднением нормального транспорта мочи по мочеточникам и в 99% бывает связана с мочекаменной болезнью (закупорка мочевыводящих путей камнем или/и рефлекторный спазм мочеточника в ответ на ранящее прикосновение продвигающегося конкремента).
В таких случаях возникает необычайно сильный болевой синдром внизу живота справа или слева (в зависимости от пораженного мочеточника). Возможно появление тошноты и рвоты рефлекторного характера (реакция на сильную боль).
Температура тела, как правило, не повышается, и общее состояние больного остается удовлетворительным. Поэтому пациенты не ложатся в постель, а метаются по комнате, пытаясь облегчить приступообразную боль.
Болевой синдром при почечной колике не уменьшается в покое и не зависит от положения тела. Однако боль удается унять теплом (особенно хорошо помогает теплая ванна), также хорошо помогает прием лекарств из группы спазмолитиков (Но-шпа, баралгин и т.п.).
Определенную помощь в постановке диагноза почечной колики может оказать опрос больного. Нередко пациенту удается вспомнить, что накануне приступа были такие симптомы как ощущение тяжести в области поясницы или тупая боль с соответствующей стороны спины.
Мочекаменная болезнь относится к заболеваниям с наследственной предрасположенностью, поэтому следует вспомнить, не страдал ли кто из родственников подобного рода приступами.
Разумеется, легче всего поставить диагноз и принять надлежащие меры при диагностированной мочекаменной болезни, протекающей с повторными приступами. Однако следует помнить, что почечная колика нередко дает такие серьезные осложнения как гидронефроз (водянка почки) и развитие восходящей инфекции (восходящий пиелонефрит).
Поэтому даже в тех случаях, когда диагноз почечной колики не вызывает сомнения и больной уверен, что способен купировать приступ самостоятельно, следует обратиться к врачу и пройти все надлежащие обследования.
Острый аппендицит протекает с теми же симптомами, что и почечная колика, в тех случаях, когда аппендикулярный отросток расположен забрюшинно в непосредственной близости от почки и/или мочеточника. Такие особенности анатомического строения способствуют появлению отраженной боли внизу живота, ее иррадиации вниз в половые органы и возникновению резей во время мочеиспускания.
В таких случаях отличить правостороннюю почечную колику от приступа аппендицита помогут особенности болевого синдрома. Дело в том, что если при почечной колике боль не зависит от положения тела, то в случае аппендицита пациент старается занять щадящее положение в постели (свернувшись калачиком на больном боку).
Боль при остром аппендиците усиливается во время ходьбы, так что пациенты стараются не двигаться, а при необходимости передвигаются, сильно наклонившись вперед и вправо (в больную сторону).
Определенную помощь в постановке диагноза может оказать история заболевания. Как правило, острый аппендицит начинается с болей в эпигастрии (под ложечкой), которые потом смещаются вправо и вниз.
Кроме того, острый аппендицит чаще всего протекает с повышением температуры тела и более выраженным ухудшением общего состояния.
Если есть подозрение на острый аппендицит, необходимо немедленно обратиться за экстренной медицинской помощью. До приезда врачей не следует пытаться снять боль самостоятельно (спазмолитики и теплая ванна в таком случае противопоказаны).
Боль внизу живота и резь во время мочеиспускания при цистите
Боль внизу живота и резь во время мочеиспускания – главные симптомы цистита (воспаления мочевого пузыря). Это преимущественно женская патология. В отличие от мужчин, женщины имеют широкий короткий лишенный природных изгибов и сужений мочеиспускательный канал, поэтому инфекция быстро проникает в мочевой пузырь, не задерживаясь в уретре.
Воспаление мочевого пузыря очень распространенная патология. Статистика утверждает, что каждая четвертая женщина хотя бы раз в жизни болела циститом. Около 10% женщин Земли страдают от хронического воспаления мочевого пузыря. Поэтому женщинам следует быть особенно внимательными и при появлении таких симптомов как боль внизу живота и резь при мочеиспускании своевременно обращаться за помощью и пунктуально выполнять все предписания врача.
Наиболее часто причиной развития острого цистита становится так называемая неспецифическая инфекция. Иными словами это заболевание, как правило, не заразно. Предрасполагающими факторами являются индивидуальные особенности строения мочевыводящих путей, так что нередко прослеживается наследственный характер цистита (генетически обусловленные неполадки в строении провоцируют развитие патологии).
Кроме того, развитию воспаления мочевого пузыря способствует снижение иммунитета, вызванное перенесенными острыми вирусными инфекциями, гиповитаминозом, тяжелыми телесными недугами, нервным или физическим перенапряжением.
Пусковым толчком к развитию острого цистита может послужить сильное переохлаждение нижней половины тела, половой акт, инструментальное вмешательство.
Клиническая картина острого цистита весьма характерна. Боль внизу живота в проекции мочевого пузыря (в лобковой и надлобковой области) сочетается с острой резью во время мочеиспускания.
Кроме того, специфичным симптомом заболевания являются частые и болезненные позывы к мочеиспусканию. Боль возникает непосредственно перед актом мочеиспускания, сопровождает процесс опорожнения мочевого пузыря и затихает лишь через некоторое время после мочеиспускания (когда в мочевой пузырь поступит некоторое количество мочи и воспаленные стенки перестанут соприкасаться).
Интенсивность болевого синдрома и частота мочеиспускания зависят от тяжести заболевания. При выраженном воспалительном процессе даже незначительное растяжение стенок мочевого пузыря вызывает боль и позывы к мочеиспусканию (иногда до 3-4 раз в час). Как правило, при этом позывы приобретают императивный (приказной) характер, так что больные вынуждены находиться вблизи туалета.
Моча при остром цистите становится мутной из-за высокого содержания слизи, гноя, крови и болезнетворных бактерий. Нередко в конце мочеиспускания выделяется капелька крови. В тяжелых случаях моча приобретает вид мясных помоев, такой цвет ей придает большая примесь крови.
Характерно, что даже при тяжелых формах острого цистита температура тела не повышается, а общее состояние больных остается относительно удовлетворительным. Это связано с постоянным «вымыванием» инфекции из организма, так что токсины болезнетворных бактерий и продукты распада в кровь не попадают.
Повышение температуры тела при цистите является тревожным симптомом, поскольку может свидетельствовать о восходящей инфекции (развитие гнойного пиелонефрита).
Боль внизу живота и резь во время мочеиспускания при хроническом цистите, как правило, выражены в меньшей мере, чем при острой форме заболевания. Хронический цистит чаще всего развивается при наличии сопутствующей органической патологии мочевого пузыря врожденной (пороки развития мочевыводящей системы) или приобретенной (радиационное поражение мочевого пузыря, камни в полости пузыря и т.п.).
Боль внизу живота и резь во время мочеиспускания у женщин при цисталгии
Боль внизу живота и резь во время мочеиспускания, сочетающиеся с частыми болезненными позывами к мочеиспусканию, у женщин могут свидетельствовать о цисталгии. Диагноз цисталгии устанавливают в тех случаях, когда данные лабораторных анализов и инструментального исследования мочевого пузыря не обнаруживают отклонений от нормы.
Цисталгия является функциональным расстройством, причины и механизмы развития которого до конца не изучены. «Виновником» цисталгии многие специалисты считают неспецифическое воспаление подслизистой основы мочевого пузыря, в результате которого поражаются нервные структуры, регулирующие нормальное опорожнение органа.
Подтверждением этой гипотезы является тот факт, что цисталгия наиболее часто развивается после проведения медицинских абортов, как осложнение тяжелых родов, а также на фоне гинекологических патологий (опущение «женских» органов, атрофические процессы в слизистой оболочке влагалища в постклимактерический период и т.п.). В таких случаях создаются благоприятные условия для развития воспаления в мочевом пузыре.
При цисталгии болевой синдром имеет значительно меньшую интенсивность, чем при остром цистите. Боль локализуется внизу живота над лобком и в промежности и отдает во внешние половые органы. Мочеиспускание при цисталгии болезненно. Однако, поскольку цисталгия не связана с воспалением стенок мочевого пузыря, болевой синдром теряет характерный для острого цистита волнообразный характер (постепенное снижение интенсивности боли после мочеиспускания вплоть до полного затухания, а затем появление и нарастание болевого синдрома по мере наполнения мочевого пузыря).
Появление или усиление боли при цисталгии может быть связано с половым актом, переохлаждением, нервным или физическим перенапряжением. Характерно, что во время менструального кровотечения боль внизу живота и рези при мочеиспускании усиливаются.
Простатит как наиболее частая причина появления болей внизу живота и рези во время мочеиспускания у мужчин
Почему возникает боль внизу живота и резь во время мочеиспускания при воспалении предстательной железы
Появление болей внизу живота и резей во время мочеиспускания у мужчин репродуктивного возраста наиболее часто связано с поражением простаты. Воспаление предстательной железы – самое распространенное урологическое заболевание у мужчин в возрасте до 40-50 лет.
Предстательная железа вырабатывает специальный секрет, содержащий различные биологически активные вещества (иммуноглобулины, ферменты, витамины и др.). Этот секрет выбрасывается железой во время семяизвержения и играет важную роль в репродукции, способствуя поддержке жизнеспособности и функциональной активности сперматозоидов.
Наиболее часто воспаление предстательной железы имеет инфекционный характер, при этом, как правило, патогенные микроорганизмы поступают в железу из задней части мочеиспускательного канала. Значительно реже инфекция попадает в простату через кровь из отдаленных очагов острого или хронического воспаления (хронический тонзиллит, хронический пиелонефрит и т.п.).
Предстательная железа расположена между мочевым пузырем и прямой кишкой, такое соседство обуславливает характерную иррадиацию боли при ее воспалении. Болевой синдром при остром простатите локализуется внизу живота в лобковой и надлобковой области, а также в промежности. При этом боль отдает вниз в наружные половые органы и на внутреннюю поверхность бедра, назад в прямую кишку, в крестец и в поясницу.
Выводные протоки предстательной железы открываются в мочеиспускательный канал, поэтому воспаление простаты нередко сочетается с уретритом (воспалением мочеиспускательного канала).
Тесная взаимосвязь предстательной железы с органами мочевыводящей системы приводит к тому, что при воспалении железы боль внизу живота практически всегда сочетается с появлением рези во время мочеиспускания.
Боль внизу живота и резь во время мочеиспускания при остром простатите
Острый простатит, как правило, развивается неожиданно на фоне полного здоровья. К предрасполагающим факторам развития заболевания относят:
- малоподвижный образ жизни с «сидячей» работой;
- сексуальные нарушения (беспорядочная половая жизнь, длительное воздержание, половые излишества, злоупотребление практикой пролонгированного или прерванного полового акта);
- инфекционные заболевания мочеполовой системы (уретрит, цистит, эпидидимит и т.п.);
- воспалительные процессы в прямой кишке;
- склонность к запорам;
- злоупотребление алкоголем;
- нарушения иммунитета.
Толчком к развитию острого простатита может стать длительная езда на машине или мотоцикле, сильное переохлаждение нижней части тела, прерванный половой акт или сексуальная фрустрация, прием алкоголя.
Интенсивность таких симптомов как боль внизу живота и резь при мочеиспускании, а также наличие и выраженность других признаков патологии зависит от формы заболевания.
Так, при остром катаральном простатите поражается преимущественно эпителий (поверхностный слой) мелких протоков железы. В таких случаях боль внизу живота и резь во время мочеиспускания выражены умеренно. Температура тела остается в норме или поднимается до субфебрильных цифр (до 37-38 градусов), общее состояние больного страдает незначительно. Возможно учащение мочеиспускания, появление никтурии (повышение отхождения мочи в ночное время).
Нередко болевой синдром при катаральном простатите выражен незначительно, так что пациенты могут ощущать лишь дискомфорт в области заднего прохода или тяжесть в пояснице. В таких случаях следует обратить внимание на мочу, собранную во время дефекации. В последней порции мочи можно заметить нити, которые представляют собой гнойные пробки, выдавившиеся из протоков железы.
Острый фолликулярный простатит характеризуется поражением долек предстательной железы с формированием гнойничков. При этой форме заболевания возникает лихорадка с ознобами. Температура тела поднимается до фебрильных цифр (38-39 градусов), выражены симптомы интоксикации (головная боль, снижение аппетита, тошнота, общая слабость, ломота в мышцах). Характерны частое болезненное мочеиспускание, болезненность во время акта дефекации.
Наиболее тяжело протекает острый паренхиматозный простатит, при котором происходит гнойное воспаление всей ткани предстательной железы. В таких случаях заболевание развивается бурно с появлением высокой лихорадки (40-41 градус и выше), сопровождающейся сильным ознобом и резким ухудшением общего состояния.
Боль внизу живота и резь во время мочеиспускания выражены при этой форме простатита наиболее сильно. Боль отдает в половой член, на внутреннюю поверхность бедра, в прямую кишку. Болевой синдром усиливается при движениях и во время акта дефекации.
Частое болезненное мочеиспускание сопровождается выделением крови в терминальной порции мочи. Увеличенная предстательная железа сжимает мочеиспускательный канал, что проявляется уменьшением струи при мочеиспускании, вплоть до полной задержки мочи.
Нередко нарушаются функции прямой кишки: происходит задержка кала и газов или возникают частые болезненные позывы к дефекации. В тех случаях, когда острый фолликулярный простатит осложняется нагноением предстательной железы, боль, как правило, принимает пульсирующий характер и локализуется в области прямой кишки и заднего прохода.
Боль внизу живота и резь во время мочеиспускания при хроническом простатите
Как правило, хронический простатит возникает как осложнение острого воспаления предстательной железы. Особенно склонен к переходу в хроническую форму простатит, вызванный инфекциями, передающимися половым путем. Хронический простатит склонен к упорному течению, поскольку развиваются иммунологические, гормональные и нервные нарушения.
Заболевание протекает с длительными периодами ремиссий, когда такие симптомы как боль внизу живота и резь во время мочеиспускания полностью исчезают. Пациенты жалуются на чувство тяжести в промежности, зуд в области отверстия мочеиспускательного канала и заднего прохода.
При длительном течении хронического простатита развиваются сексуальные нарушения (нарушения эрекции, преждевременное семяизвержение), астено-невротический синдром (повышенная утомляемость, раздражительность, нарушения сна) и бесплодие.
Клиника обострений хронического простатита во многом схожа с острой формой заболевания. Рецидив, как правило, начинается с повышения температуры тела, сопровождающегося появлением боли внизу живота и рези при мочеиспускании. В таких случаях возможно развитие острых осложнений (абсцесс простаты, острая задержка мочи, гнойный пиелонефрит).
Боль внизу живота и резь во время мочеиспускания у женщин при ЗППП (заболеваниях, передающихся половым путем)
Боль внизу живота и резь во время мочеиспускания у женщин при заболеваниях, передающихся половым путем
Сочетание боли внизу живота с резью во время мочеиспускания у женщин может быть тревожным признаком восходящей инфекции при патологиях из группы ЗППП (заболеваний, передающихся половым путем). О восходящей инфекции врачи говорят в тех случаях, когда инфекционно-воспалительный процесс проникает через канал шейки матки и распространяется на органы малого таза – матку и ее придатки.
Воспалительные заболевания органов малого таза являются основной причиной женского бесплодия, а также таких акушерских патологий как внематочная беременность и преждевременное прерывание беременности. Кроме того, воспалительные заболевания матки и придатков нередко становятся причиной пороков развития плода, обуславливают патологическое течение беременности и родов.
Довольно часто инфекционно-воспалительный процесс в органах малого таза принимает затяжное хроническое течение, что значительно снижает качество жизни пациенток, способствует развитию спаечной болезни и астенического синдрома, вызывает тяжелые требующие оперативного вмешательства осложнения.
Статистика свидетельствует, что основной причиной воспалительных процессов в органах малого таза у женщин становятся именно инфекции, передающиеся половым путем. Так, при хламидиозе у 50% заболевших женщин развивается бесплодие, у 85% – наблюдаются самопроизвольные выкидыши. У пациенток с уреаплазменной инфекцией эти величины достигают соответственно 30 и 60%.
Крайне тяжело протекают инфекционно-воспалительные процессы органов малого таза, вызванные возбудителями гонореи. В последнее время резко возросло количество так называемых микст-инфекций – инфекционных процессов, вызванных несколькими возбудителями. Так, в трети клинических случаев гонорея протекает совместно с хламидиозом, еще в трети случаев с трихомонадозом, у 10% больных обнаруживают 3 возбудителя, у 5% — 4-5 инфекций. Разумеется, в таких случаях воспалительные процессы в органах малого таза протекают особенно тяжело и трудно поддаются лечению.
Инфекции, передающиеся половым путем, очень коварны. Длительное время они могут протекать практически бессимптомно, так что женщины могут даже не догадываться о своей болезни. Наиболее часто восходящая инфекция возникает после родов, абортов, медицинских манипуляций на матке (диагностическое или лечебное выскабливание матки, установка внутриматочного контрацептива и т.п.).
Кроме того, спровоцировать восходящую инфекцию может переохлаждение, депрессия иммунной системы после перенесенного вирусного заболевания, нервное или физическое перенапряжение.
Боль внизу живота и резь во время мочеиспускания при острых инфекционно-воспалительных процессах в матке и ее придатках
Острые инфекционно-воспалительные процессы в органах малого таза, как правило, имеют бурное течение. Так что боль внизу живота и резь во время мочеиспускания возникают на фоне резкого ухудшения общего состояния пациентки.
При этом болезнь начинается с ознобов и повышения температуры тела, нередко до фебрильных цифр (38-39 градусов). Пациентки ощущают слабость, головную боль, головокружение, ломоту в мышцах.
Боль внизу живота может иметь разлитой характер или локализоваться справа или слева (в зависимости от пораженных придатков матки). Болевой синдром иррадиирует назад в крестец, в поясницу и в прямую кишку. В тяжелых случаях боль приобретает опоясывающий характер.
Характерным признаком инфекционного поражения органов малого таза является сочетание боли внизу живота и рези во время мочеиспускания с появлением патологических выделений из влагалища, которые могут иметь гнойный, слизисто-гнойный и гнойно-геморрагический характер. Как правило, такие выделения имеют неприятный запах и сопровождаются зудом во внешних половых органах.
При отсутствии своевременной и адекватной медицинской помощи (назначение антибиотиков с учетом природы возбудителя, вызвавшего инфекционный процесс) возможно развитие тяжелых септических осложнений, таких как: абсцесс (нагноение) яичника, пиосальпинкс (скопление гноя в полости маточной трубы), пельвиоперитонит (гнойное воспаление в полости малого таза), сепсис (заражение крови).
Поэтому при появлении признаков острого инфекционно-воспалительного процесса в органах малого таза следует незамедлительно обращаться за медицинской помощью.
Профилактика острых воспалительных заболеваний органов малого таза включает гигиену половой жизни и своевременное прохождение гинекологических осмотров. Женщинам, имеющим более одного полового партнера, ВООЗ категорически не рекомендует использование внутриматочных контрацептивов.
Боль внизу живота и резь во время мочеиспускания при хронических воспалительных заболеваниях органов малого таза, вызванных инфекциями, передающимися половым путем
Хронический процесс в органах малого таза, вызванный инфекциями, передающимися половым путем, нередко протекает с малым количеством симптомов. Так что боль внизу живота и резь во время мочеиспускания могут беспокоить пациенток только в периоды обострения процесса.
Наиболее часто такие обострения связаны с началом менструального кровотечения, так что пациентки с хроническим воспалением придатков матки жалуются на болезненные месячные и появление неприятного запаха у менструальных выделений.
Нередко в таких случаях месячные кровотечения сопровождаются повышением температуры тела до субфебрильных цифр, ощущением слабости и общего недомогания.
Другая частая причина обострений хронического воспалительного процесса в органах малого таза – переохлаждения. В таких случаях боль внизу живота в сочетании с резью во время мочеиспускания могут сопровождаться появлением гнойных выделений из влагалища.
Специфичным признаком распространения инфекции вверх за пределы влагалища является появление болезненности во время полового акта. Данный симптом может беспокоить женщин и в период ремиссии, когда другие признаки инфекции слабо выражены.
Среди органов малого таза наиболее часто поражаются инфекционным процессом маточные трубы, откуда инфекция, как правило, переходит на яичник с развитием сальпингоофорита (сочетанного воспаления маточной трубы и яичника).
Клинические исследования показали, что уже через два месяца с начала развития хронического воспалительного процесса в маточных трубах могут происходить необратимые анатомические и функциональные изменения, в дальнейшем приводящие к таким серьезным осложнениям как трубное бесплодие и внематочная беременность.
Кроме того, хронический инфекционно-воспалительный процесс в придатках матки приводит к нарушениям менструального цикла (обильные или, наоборот, слишком скудные менструации, нерегулярный цикл).
Со временем развивается патология нервных стволов, иннервирующих органы малого таза, поэтому выраженность боли внизу живота может не соответствовать тяжести анатомического поражения.
Хронические воспалительные процессы в придатках матки являются основной причиной развития спаечной болезни у женщин. Такая патология нередко требует оперативного вмешательства.
Таким образом, хроническое воспаление матки и ее придатков – тяжелое заболевание, которое угрожает развитием серьезных осложнений. Поэтому женщинам при появлении болей внизу живота и рези во время мочеиспускания следует нанести визит к гинекологу.
Боль внизу живота и резь во время мочеиспускания при гинекологических катастрофах
Внутренние половые органы у женщин находятся в непосредственной близости от мочевыводящих путей, поэтому острые гинекологические патологии, для которых характерна боль внизу живота, могут протекать с таким симптомом как резь во время мочеиспускания.
Так, разного рода нарушения мочеиспускания (частое болезненное мочеиспускание, резь во время мочеиспускания и др.) характерны для таких гинекологических катастроф как перекрут ножки кисты яичника, апоплексия (кровоизлияние в яичник), внематочная беременность.
Данные патологии развиваются остро на фоне полного здоровья и сопровождаются резким ухудшением общего состояния пациентки. Следует обратиться за экстренной медицинской помощью в тех случаях, когда боль внизу живота и резь во время мочеиспускания сопровождаются следующими тревожными симптомами:
- боль постоянно нарастает и не снимается привычными болеутоляющими средствами (спазмалгон, баралгин и т.п.);
- боль принимает схваткообразный или пульсирующий характер;
- на фоне болевого синдрома появляются признаки внутреннего кровотечения (бледность кожи и видимых слизистых оболочек, головокружение, слабость, развитие полуобморочного состояния);
- частота сердечных сокращений возрастает (до 100 ударов и выше), а артериальное давление снижается (до 100/60 и ниже);
- появляются признаки перитонита (холодный пот, резкая болезненность передней стенки живота, задержка стула и газов).
источник
Боль при мочеиспускании у женщин в конце с кровью, жжение внизу живота. Причины, лечение
Боль при мочеиспускании часто появляется у женщин разного возраста. Нередко она возникает в конце акта или же в начале освобождения мочевого пузыря. Для устранения симптома необходимо не просто принимать какие-либо медикаменты, а выявить первопричину, избавиться от нее, что позволит ускорить выздоровление.
Причины возникновения боли при мочеиспускании у женщин
Болезненность в процессе мочеиспускания обычно говорит о развитии какого-либо воспалительного процесса или же нарушении простых правил.
Несоблюдение личной гигиены
В норме гигиена наружных половых органов должна проводиться 2 раза в сутки. При этом необходимо использовать нейтральное мыло или другие средство. При нарушении рекомендаций происходит увеличение количества вредных бактерий во влагалище, их стремительное размножение.
Микроорганизмы проникают в уретру и мочевой пузырь, что приводит к повреждению слизистой оболочки и появлению боли во время мочеиспускания.
Воспаление мочевыводящих путей
Уретра в системе мочевыделения играет важную роль, поскольку именно через нее происходит выведение урины. При воспалении слизистых оболочек происходит раздражение очагов мочой, что непременно провоцирует болезненность в начале или в конце акта.
 Цистит у женщин сопровождается сильной болью при мочеиспускании.
Цистит у женщин сопровождается сильной болью при мочеиспускании.
Воспалительный процесс может стать результатом вагинита, цистита или проникновения болезнетворных микроорганизмов на фоне абсолютного здоровья женщины. Помимо этого, болезнь часто развивается после переохлаждения.
Мочекаменная болезнь
Боль при мочеиспускании у женщин в конце может стать результатом выхода камней из почек и мочевого пузыря. Нередко эти камни имеют острые края, которые повреждают слизистые оболочки и провоцируют резкую, режущую боль.
Патология провоцируется неправильным питанием, наследственной предрасположенностью и другими факторами. При этом стоит отметить, что болезненность наблюдается только при движении конкрементов.
Инфекционные заболевания
Заболевания инфекционного происхождения часто провоцируют повышение температуры тела и осложнения со стороны мочевыделительной системы. В большинстве случаев дискомфорт становится следствием инфекций, передающихся половым путем.
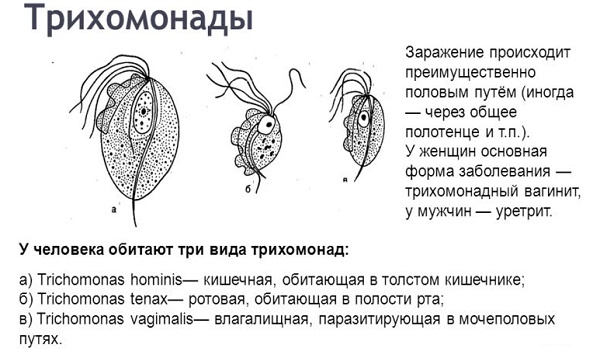
Наиболее распространенные из них:
Однако стоит учитывать, что даже системные инфекционные патологии могут стать причиной боли при мочеиспускании.
Неинфекционные патологии
Симптом нередко связан с психологическими расстройствами. На фоне сильного стресса или переживаний наблюдается спазм уретры, что может привести к болезненности. Помимо этого, частой причиной считается болезнь спинного мозга, а именно его нервных окончаний, которые отвечают за иннервацию органов малого таза.
Если пациентка часто сдерживает позыв к опорожнению органа в результате разных факторов, боль в начале акта считается физиологической реакцией организма. Опухоли, локализующиеся в мочевом пузыре, также могут провоцировать дискомфорт. При этом не имеет значения злокачественные они или доброкачественные.
Менструации
Критические дни у каждой женщины протекают по-разному. Некоторые не ощущают изменений, другие страдают от болей и сопутствующих нарушений. Именно вторая категория пациенток чаще испытывает дискомфорт. В большинстве случаев он связан с давлением, которое оказывает матка на мочевой пузырь. Боль появляется в начале акта и почти исчезает при его завершении.
Беременность
В первые месяцы вынашивания ребенка боль при мочеиспускании связана с проникновением болезнетворных микроорганизмов в уретру и мочевой пузырь, а также неспособностью организма женщины бороться с ними.

На поздних сроках дискомфорт во время опорожнения связан с давлением, которое оказывает растущий плод на все органы малого таза. Обычно боль напоминает ту, что появляется в период менструации, исчезает после завершения акта.
Особенности и причины болевого синдрома
Боль при мочеиспускании у женщин в конце или в начале акта имеет свои особенности, которые зависят от основной причины нарушения.
В конце мочеиспускания
Боль в конце мочеиспускания чаще проявляется при уретрите и цистите, а также нарушениях со стороны работы почек. При этом пациентка отмечает, что выраженные симптомы появляются за 1-2 сек до полного опорожнения мочевого пузыря.
Дополнительно женщина отмечает боль внизу живота, которая может иметь спазмирующий или режущий характер. Моча приобретает ярко-желтый цвет и неприятный запах, а мочеиспускания учащаются. При этом боль присутствует даже после минимального выделения урины.
В начале мочеиспускания
Дискомфорт в начале акта может быть связан с пиелонефритом, гломерулонефритом воспалением наружного отверстия уретры. Обычно в середине акта боль исчезает. Стоит отметить, что подобное нарушение появляется при каждом опорожнении. Дополнительным симптомом может быть озноб, повышение температуры тела, изменение цвета мочи. Между актами мочеиспускания боль отсутствует.
Боль с кровью
Болезненность и выделение крови во время мочеиспускания почти всегда говорит о мочекаменной болезни. При этом конкременты различной формы и размера травмируют слизистую оболочку уретры и мочевого пузыря.

Наиболее мелкие из них выходят, но крупные локализуются в органе, провоцируя его постоянное повреждение.
Это значит, что при каждом опорожнении происходит выделение крови в урину. Важно учитывать, что при таком заболевании болезненность не исчезает после мочеиспускания. Она может усиливаться при резкой смене положения тела, употреблении вредных напитков и продуктов в большом количестве.
Жжение во влагалище
Если при мочеиспускании и непосредственно после него отмечается жжение во влагалище, специалисты подозревают вагинит или половую инфекцию. В первом случае жжение исчезает через некоторое время, во втором – сопровождает пациентку почти всегда, дополняется зудом и нетипичными выделениями.

Болевой синдром не считается основным симптомов заболевания, поскольку является напоминанием о существующем воспалении во влагалище. При этом со стороны органов мочевыделительной системы нарушения выявляются не так часто. Иногда жжение связано с аллергической реакцией на средства интимной гигиены.
Рези внизу живота
Режущие боли связаны со спазмом мышечного слоя мочевого пузыря, застойными явлениями в органах малого таза, а также неврологическими нарушениями, которые провоцируют дискомфорт.
При этом рези наблюдаются обычно в начале акта и исчезают при его завершении. Повторение симптома говорит о серьезном заболевании, одноразовое проявление не считается поводом для беспокойства.
Диагностика
Боль при мочеиспускании считается серьезным поводом для беспокойства, особенно в случае, когда возникает у женщин регулярно в конце или в начале акта. Для определения причины пациентке необходимо пройти диагностическое обследование.
| Метод | Особенности |
| Общий и биохимический анализ крови | Стандартный метод диагностики, позволяющий оценить общее состояние женщины. Кровь берут из вены, на основании полученных данных назначается дополнительная диагностика. |
| Клинический анализ мочи | Позволяет обнаружить симптомы цистита, уретрита и других воспалительных заболеваний. |
| Мазок из влагалища, уретры и цервикального канала | Еще один стандартный метод, который помогает оценить степень чистоты влагалища. |
| Исследование мазка на половые инфекции | Способ используется при подозрении на половые инфекции, а также при частых нарушениях со стороны мочевыделительной системы. |
| Кольпоскопия | Специальный способ диагностики, при котором с помощью кольпоскопа исследуются стенки влагалища и выявляются очаги воспаления. |
| Цистоскопия | Диагностика мочевого пузыря путем введения в него цистоскопа и выведения картинки на монитор. При этом врачи видит очаги воспаления, камни или песок в мочевом пузыре. |
| УЗИ | Наиболее информативный метод, если боль связана с патологиями мочевого пузыря и почек. Позволяет изучить органы, оценить их состояние, показать камни и узнать их размер, форму. |
После прохождения комплексного обследования специалист назначает лечение в зависимости от установленного диагноза.
Лечение медикаментозными методами
Медикаментозные средства считаются наиболее эффективными при лечении различных заболеваний воспалительного характера. Они подбираются с учетом конкретного расстройства.
Цистит
Цистит представляет собой воспаление мочевого пузыря. При появлении боли во время опорожнения органа врачи чаще всего подозревают именно это заболевание.
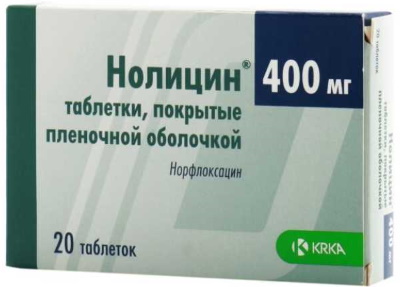
Для лечения используются следующие средства:
- Нолицин – медикамент из группы фторхинолонов, оказывает выраженное воздействие, в большом количестве скапливается в мочевом пузыре, обеспечивает гибель бактерий и стимулирует выздоровление. Принимать таблетки следует по 1 таблетке 2 раза в сутки на протяжении 7-10 дней. Средство не используется в период беременности и при аллергии на его компоненты.
- Монурал – один из наиболее сильнодействующих антибактериальных и противовоспалительных медикаментов. Помогает быстро справиться с симптомами патологии, уничтожает бактерии и стимулирует восстановление слизистой оболочки органа. Специалисты обычно назначают разовый прием средства в количестве 1 пакетика. В нем находятся гранулы или порошок для употребления внутрь после предварительного разведения. Не применяется средство при беременности и лактации, непереносимости его составляющих.
Подобные медикаменты должны быть назначены врачом после обследования, самостоятельный прием не рекомендован.
Пиелонефрит
При пиелонефрите развивается гнойное воспаление в почках. Для лечения используются фторхинолоны и уресептики растительного происхождения.
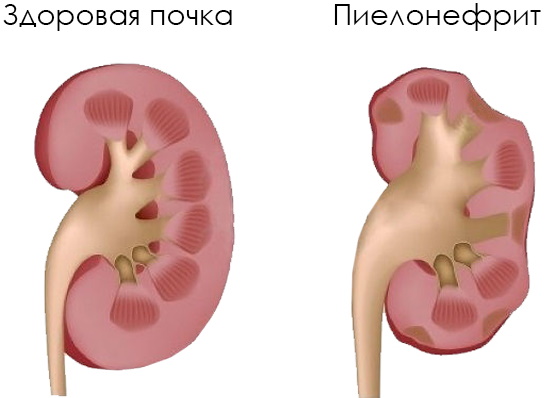
Норбактин – таблетки из группы фторхинолонов, оказывающие антибактериальное, противовоспалительное действие. Помогают быстро уничтожить микроорганизмы в почках за счет локализации активного вещества в органе. Принимать средство необходимо по 2 таблетки в сутки на протяжении 7 дней.
Препарат не используется в следующих случаях:
- Беременность.
- Период лактации.
- Чувствительность к компонентам состава.
- Почечная недостаточность.
Уролесан – растительный уросептик, содержащий экстракты трав и целебных семян. Помогает уничтожить болезнетворные бактерии. Назначается курсом 10-14 дней, принимать необходимо по 3 капсулы в сутки. Средство противопоказано пациентам с аллергией на его компоненты, печеночной недостаточностью, диспепсическими расстройствами.
Нарушение работы почек
При снижении количества крови, которую фильтруют почки, а также других расстройствах используются мочегонные препараты и антибиотики.

- Ципрофлоксацин – распространенный и доступный антибиотик из группы цефалоспоринов. Помогает быстро уничтожить микробы, нарушающие работу органа. В сутки больной следует принимать от 2 до 4 таблеток, курс длится 5-10 дней. Препарат не назначается в период лактации и беременности, при аллергии, печеночной недостаточности.
- Фуросемид – петлевой диуретик, усиливающий клубочковую фильтрацию в почках. Увеличивает количество мочи, улучшает ее отток. Обычно пациенту 1 раз в сутки вводят 2 мл раствора внутримышечно, повторяют 3 дня подряд. Препарат противопоказан при непереносимости его компонентов, стойкой гипотензии, в период беременности.
Уретрит
При уретрите используют антибиотики из разных групп для быстрого уничтожения микробов в уретре, а также уросептики:
- Канефрон – растительный медикамент, который воздействует на все микроорганизмы, провоцирующие воспаление. В сутки пациентке необходимо принимать по 2 драже 3 раза в сутки, длительность курса – 14 дней. Противопоказанием считается непереносимость компонентов средства, печеночная недостаточность.
- Левофлоксацин – антибиотик широкого спектра действия, позволяющий за несколько дней улучшить состояние пациентки и уничтожить бактерии. Принимать необходимо на протяжении 10 дней по 2 таблетки в сутки. Средство не назначается беременным и кормящим женщинам.

Подобные медикаменты обычно используются одновременно для достижения более выраженного эффекта.
Вагинит
Боль при мочеиспускании у женщин в конце может быть связана с вагинитом. При этом обычно используются местные средства в виде растворов или суппозиториев.
- Гексикон – вагинальные свечи с противовоспалительным и антибактериальным действием. Помогают быстро устранить отечность и красноту. Назначаются курсом 10 дней, в течение которого пациентке необходимо ежедневно перед сном вводить во влагалище 1 свечу. Противопоказанием считается непереносимость компонентов состава.
- Мирамистин – антибактериальный раствор для орошения влагалища. Выпускается во флаконах, к которым прилагается специальная насадка для орошения. Проводить процедуру необходимо 2 раза в сутки, повторять 7 дней подряд. Препарат не используется при аллергии на его состав.
Аллергические реакции
При болях, спровоцированных аллергией, следует использовать антигистаминные медикаменты. Цитиризин считается популярным средством, которое быстро устраняет симптомы аллергии. Необходимо принимать по 1 таблетке в сутки, длительность курса – 5-7 дней. Препарат противопоказан при стойкой гипотонии, в период лактации и беременности.

Лоратадин также относится к антигистаминным медикаментам, помогает быстро нормализовать состояние пациентки. Принимать следует не более 2 таблеток в сутки на протяжении 5 дней. Лекарство не используется при непереносимости его компонентов, почечной недостаточности, в период беременности.
Половые инфекции
При выявлении возбудителей половых инфекций назначают соответствующие средства для их лечения:
- Трихомонацид – средство против возбудителей трихомониаза, назначается курсом 7-10 дней с ежедневным употреблением 2 таблеток лекарства. Не используется при непереносимости его компонентов, в период беременности.
- Метронидазол – вагинальные суппозитории, позволяющие справиться с половыми инфекциями и грибковыми заболеваниями влагалища. Курс лечения предполагает введение 1 свечи утром и вечером на протяжении 10 дней. Препарат противопоказан при беременности, лактации, печеночной и почечной недостаточности.
Подобные средства должны быть назначены только врачом после обследования.
Народные средства
Рецепты нетрадиционной медицины часто используются для облегчения состояния женщины.
Лечение травяными ванными
Отвар ромашки можно использовать для ванн. Необходимо проварить в 3 л воды 100 г сырья, профильтровать и вылить в ванну, принимать 15-20 мин. Повторять процедуру 3 раза в неделю на протяжении месяца.

Настой календулы также считается эффективным средством. Для его получения следует залить 2 л кипятка 50 г сухих цветов, оставить на 30 мин, профильтровать. Настой вылить в ванну, принимать ее не менее 15 мин, повторять манипуляцию через день в течение 3 недель.
Травы для питья
Медвежьи ушки – наиболее популярная трава при поражении мочевыделительной системы. Необходимо приготовить настой из 10 г сырья и 500 мл воды, оставить на 1 час, профильтровать и принимать по 50 мл 3 раза в сутки, курс длится 7-10 дней.
Отвар из кукурузных рылец обладает противовоспалительным и мочегонным свойством. На 400 мл понадобится 1 ст. л. сырья, варить его нужно 3 мин, настаивать 1 час, профильтровать. Принимать лекарство по 100 мл 2 раза в сутки на протяжении 10 дней.

Боль при мочеиспускании считается довольно распространенной проблемой, возникающей у женщин в начале или в конце акта. Медикаменты помогают устранить симптомы, а народные средства считаются хорошим вспомогательным методом терапии, не оказывают отрицательного воздействия на организм.
Видео о боли при мочеиспускании у женщин
Симптомы, причины и методы лечения цистита:
источник