Почему возникают боли в паху у мужчин
Любая боль служит сигналом о неполадках в организме: повреждении тканей или нарушениях функций органов и систем. Болевые ощущения, возникшие у мужчин внизу живота, в промежности или паху, ни в коем случае не следует оставлять без внимания. Иннервация этой зоны у мужчин намного обширнее, поскольку большинство репродуктивных органов расположены не внутри живота, кроме того, причиной боли может служить серьезная патология органа, находящегося в другой части тела.
Дискомфорт и боль в паху возникают при поражении:
- брюшной стенки;
- толстого кишечника;
- мочевыделительной системы;
- наружных или внутренних половых органов;
- мышц, связок или лимфоузлов;
- вен нижних конечностей (варикоз);
- поясничного или крестцового отделов позвоночника.
Симптомы, сопутствующие болевому синдрому (то есть те субъективные ощущения, которые испытывает человек), в каждом случае будут разными. Разными будут и объективные признаки заболевания, обнаруженные при проведении диагностических обследований. Основные отличия в симптоматике при патологиях, вызывающих паховые боли, полезно знать каждому мужчине.
Мочевыделительная система
К заболеваниям, при которых болевые ощущения локализованы внизу живота, относятся:

- Цистит. Дает резкие, пронзительные боли, которые возрастают при мочеотделении. Этот симптом воспаления мочевого пузыря сочетается с помутнением мочи, чувством постоянно наполненного мочевика, а при острой форме цистита ― с повышенной температурой.
- Уретрит. При воспалении мочеиспускательного канала наблюдаются режущие боли при выходе мочи, в запущенной стадии болезни – гнойные выделения.
- Мочекаменная болезнь. Эта патология проявляет себя в случае перемещения солевого конгломерата, когда он блокирует выход из мочеточника или уретры. Симптомы ― режущие, очень сильные приступообразные колики в нижней части спины и живота, подреберье. Смещение почечного конгломерата может сопровождаться рвотой, в моче присутствует кровь.
- Рак мочевого пузыря или уретры. Болевая симптоматика при этих заболеваниях развивается только на их поздней стадии, локализуясь в области гениталий.
Репродуктивная система
Боли в паховой зоне типичны для многих болезней мужских половых органов:
- Простатита. Характеризуется болью в промежности, отдающей в прямую кишку, особенно сильной при совершении физиологических отправлений, при запущенном заболевании из-за частичной блокады уретры возможно затруднение мочеиспускания.
- Везикулита. Кроме болей в паху, воспаление семенных пузырьков, проявляется недомоганием, субфебрильной температурой, гнойными или кровянистыми выделениями.
- Эпидидимоорхита. Воспаление яичка начинается остро, и характеризуется высокой температурой, режущей болью в пораженном яичке и паху, покраснением и отеком мошонки.
- Перекрута яичка. Эта патология имеет клинические признаки, схожие с эпидидимоорхитом, к ним может присоединяться головокружение или тошнота.
Важно! Перекрут яичка считается состоянием, требующим неотложной медицинской помощи. Из-за нарушения кровоснабжения и иннервации может развиться омертвение тканей органа (гангренозный некроз).
- Баланопостита. Симптомами этого воспалительного заболевания служат зуд, боль и отечность головки пениса. При дальнейшем развитии могут наблюдаться гнойные выделения из уретры, а на коже пениса появиться изъязвления или трещины.
- Аденомы простаты. При разрастании этой доброкачественной опухоли сдавливается уретра, и поэтому выход мочи затрудняется. При этом болит в промежности, паху, беспокоит постоянное чувство переполненного мочевика.

- Рака простаты. Клиника злокачественной опухоли простаты проявляется на поздних стадиях заболевания, и поначалу не отличаются от симптомов гиперплазии простаты. Поэтому при наличии типичных для поражения простаты симптомов важна дифференциальная диагностика.
- ЗППП (гонорея, трихомониаз и другие). Болевыми ощущениями в зоне наружных половых органов у мужчин сопровождаются практически все венерические заболевания. Другими симптомами ЗППП могут быть учащенное мочеиспускание, нетипичные выделения из уретры, а также увеличение паховых лимфоузлов, которое легко обнаруживается при пальпации.
Система пищеварения
Среди болезней ЖКТ паховые боли способны давать:
- Синдром раздраженного кишечника. Субъективными признаками СРК служат иррадиирущие в пах боли в животе, скопление в кишечнике газов, стойкие запоры или поносы.
- Кишечная непроходимость. Резкая, схваткообразная боль в животе, отдающая в подреберье и пах, возникает из-за механической блокады кишечника опухолью, инородным телом, спайками или глистными инвазиями. Она сопровождается чувством распивания, повышенным газообразованием, рвотой, констипацией (прекращением выделения стула).
Важно! Непроходимость кишечника считается состоянием, опасным для жизни, и требует экстренной госпитализации, так как способна привести к некрозу тканей кишечника и интоксикации организма.
- Хронический запор. При постоянных нарушениях стула из-за перерастяжения кишечника каловыми массами может часто болеть низ живота. Кожа при хронических запорах приобретает желтоватый цвет, становится бледной, дряблой.
- Рак толстой кишки. Первые признаки злокачественного новообразования проявляются поздно, когда опухоль уже имеет большие размеры. Сначала это стойкие запоры, явления метеоризма, беспричинное похудение. Затем внизу живота с левой стороны появляется тупые ноющие боли, в кале обнаруживаются элементы крови.
Другие причины
Болевой синдром в области паха также могут давать:

- Паховая грыжа. При этом заболевании из-за дефекта брюшных мышц участок кишечника выпадает в паховый канал в виде мешкообразной дивертикулы (петли). У мужчин симптомами паховой грыжи служат тянущие боли в месте образования дивертикулы. При осмотре грыжевое выпячивание можно видеть, оно увеличивается при вертикальном положении тела.
Важно! При большом размере грыжи может произойти ее ущемление, при этом болевой синдром резко возрастает. Кровоснабжение защемленного участка кишки нарушается, и его ткани могут омертветь (некротировать), что чревато развитием перитонита. В такой ситуации показана экстренная операция.
- Аппендицит. Всем известным признаком воспаления аппендикса служат приступы колик, охватывающие правую сторону паха. Они могут отдавать в ногу или промежность, при пальпации обнаруживается напряженность мышц брюшины. Острый приступ аппендицита нередко сопровождается тошнотой, задержкой стула, субфебрильной температурой.
- Опухоли в зоне малого таза. Явление синалгии, когда боль иррадиирует в другие зоны тела, в частности, пах и промежность, типично для большинства новообразований, локализованных в зоне малого таза. Источник болевого сигнала в таких случаях выявляют при обследовании с помощью лабораторных и инструментальных методов.
- Варикоз. Боли в паху способны давать патологии клапанов вен, расположенных в промежности. В частности, так проявляется варикоцеле ― варикоз сосудов семенного канатика.
- Травмы. При повреждении мышц или сухожилий паха, болевые ощущения обычно возникают при движении. Также может отмечаться небольшое воспаление или припухание мягких тканей.
- Патологии опорно-двигательного аппарата. На неприятные ощущения в паху нередко жалуются люди с заболеваниями костной системы. При остеохондрозе, артрите или коксартрозе происходит сдавливание нервных волокон, часть которых выходит к нижнему краю брюшины.
- Воспаление лимфоузлов. Вызвать болезненность внизу живота способны увеличившиеся лимфатические узлы, расположенные в этой зоне. Катаральные явления в лимфоузлах могут развиться при заболеваниях внутренних органов, а также в результате инфекции или травмы.
Как идентифицируются причины боли
Для выявления заболевания или состояния, которые вызвали болевой синдром, используются лабораторные и/или аппаратные методы диагностики.
Лабораторные методы
- Клинический анализ крови ― позволяет изучить качественный состав крови и обнаружить наличие воспаления или нарушений обменных процессов.
- Биохимия крови ― дает информацию о содержании в сыворотке крови белков-маркеров воспаления и состоянии иммунной системы.
- Общий анализ мочи ― определяет физико-химический став урины, а также наличие в ней патологических микроорганизмов.
- Анализ мазка из уретрыили секрета простаты ― нужен для изучения состава присутствующей в мочеполовых органах микрофлоры.
Инструментальные методы
Для выявления причин развития болевого синдрома в паховой зоне применяются:
- рентген толстой кишки, мочевого пузыря или костей таза;
- эндоскопия уретры, мочевого пузыря или толстой кишки;
- УЗИ половых органов, мочевого пузыря, почек.

Обследование с помощью диагностической аппаратуры позволяет на ранней стадии обнаружить воспалительный процесс, почечнокаменную болезнь, грыжу, аденому простаты, новообразования, и вовремя назначить лечение.
На данном видео представлена информация от врача-венеролога о возможных причинах болезненных ощущений у мужчин в паху.
источник
Боль в паху у женщин
Неприятное ощущение в паховой области возникает у женщин из-за воспалительных, опухолевых, деструктивных процессов. Их распространённая локализация – отделы кишечника, урогенитального тракта. Но также дискомфорт внизу живота вызывает поражение нервной, лимфатической, кровеносной, мышечной системы. Не посещая врача, не удастся выяснить причины болей в паху у женщин – во всех случаях показано обращение к специалисту. Пациентке следует подготовиться к прохождению диагностики и лечения.
Неприятное ощущение в надлобковой области классифицируется в зависимости от проекции – бывает справа, слева, без определённой локации. Болезненность может усиливаться только при двигательной активности, например, во время ходьбы. При этом боль отдаёт в ногу или сосредоточена исключительно в надлобковой области. Во всех случаях симптом относится к патологии, женщине требуется диагностика. Также боль в паху – один из тревожных признаков во время беременности.
Болит слева
Такое расположение дискомфорта указывает на наличие левосторонней внематочной беременности, сигмоидита, мочекаменной болезни. Возможно воспаление, повреждение яичника, или формированием внутри него кистозных новообразований. Вид удаления конкрементов зависит от их химического состава и размера. Поражение сигмовидной кишки и яичника устраняют консервативно. При внематочной беременности или повреждении яичника показана операция. Гормонозависимые кисты удаляют препаратами аналогичного свойства, но не исключен вариант хирургического вмешательства.
Болит справа
Эта локализация неприятного ощущения свойственна развитию аппендицита, внематочной беременности, аднексита, запора, колита, мочекаменной болезни. Сопутствующие признаки перечисленных состояний могут совпадать (во всех случаях возникает тошнота, напряжение брюшной стенки, гипертермия). Поэтому врач проводит, прежде всего, дифференциальную диагностику – устанавливает причину правосторонней боли в паху у женщины.
Болит внизу

Наблюдается при цистите, эндометрите, эндометриозе. Перечислено воспаление мочевого пузыря, матки, разрастание внутреннего маточного слоя за пределы органа. Боли внизу живота – одно из проявлений патологического процесса в толстом отделе кишечника.
При беременности

Вне зависимости от срока указывает на постепенное отслоение плодного яйца, запор, колит. Также беременность может быть внематочной, и по мере расширения яичника или фаллопиевой трубы, неприятное ощущение нарастает. Если кроме боли, наблюдается выделение крови из половых путей – это симптом начавшегося выкидыша или преждевременных родов. Подобное возможно после стресса, физической нагрузки, вследствие воспалительного поражения урогенитального тракта.
При ходьбе
Самое распространённое объяснение боли этой локализации – воспаление яичника (независимо от причины развития этого состояния). Дискомфорт в паху при ходьбе появляется из-за внематочной беременности, поражения нервных волокон надлобковой области, аппендицита. Несколько реже болезненность усиливается при двигательной активности из-за продвижения камня по мочеточнику.
Отдаёт в ногу
Указывает на то, что у женщины проблемы с яичниками, поражение нервного сплетения поясницы (вследствие переохлаждения, травмы), или аппендицит. Неприятное ощущение обостряется внезапно, и ввиду интенсивности, исключает возможность осуществления двигательной активности.
Характер
В зависимости от особенностей болезненности, она может быть острой, сильной, тупой, тянущей, ноющей, пульсирующей. Находясь на приёме у врача, нужно сообщить специалисту характер дискомфорта, локализованного в паху. Этот признак имеет немаловажное значение и позволяет быстрее установить правильный диагноз.
Острая
Возникает при повреждении яичников, аппендиците, артрите тазобедренного сустава. Если цистит находится в стадии обострения – неприятное ощущение внизу живота также относится к острому типу. Резкая боль в паховой области – одно из проявлений разрыва фаллопиевой трубы (при внематочной беременности).
Сильная
Беспокоит при повреждении матки, эндометриозе, продвижении камня по мочеточнику, раке органов репродуктивной или мочевыделительной системы. Сильная боль в паховой области – симптом поражения тазобедренного сустава, проявление аппендицита.
Тупая
Наблюдается при запоре, воспалении или злокачественном новообразовании кишечника, цистите. Инфекционные процессы в органах репродуктивной системы женщин также проявляются тупой болью в паховой области.
Тянущая, ноющая
Наблюдается при миоме (доброкачественной опухоли) матки, раке толстого кишечника. Причины их развития – полиморфны, но перечисленные состояния объединяет необходимость проведения операции. Ноющей болью в паху у женщин проявляется колит и сопутствующий ему запор. Лечение – консервативное (с обязательным соблюдением диетического питания).
Пульсирующая
Подергивающая паховая болезненность свойственна развитию патологий, при которых формируются гнойные массы. К их числу относится аднексит, эндометрит, колит, аппендицит (в том числе, при начавшемся развитии перитонита). Характерная пульсация в паху – симптом воспаления тазобедренного сустава, поясничных нервных сплетений.
Причины
У женщин боль в паху наблюдается при заболеваниях органов мочеполовой системы, пищеварительного тракта, но причинами дискомфорта могут выступать и другие факторы. В редких клинических случаях неприятное ощущение в нижней части живота – последствие одновременно двух проблем со здоровьем. Только с помощью лабораторной, аппаратной и инструментальной диагностики можно установить первопричину ухудшения самочувствия.
Патологические состояния мочеполовой системы

Болевым синдромом проявляются патологические процессы мочевого пузыря – опухолевый (рак), воспалительный (цистит) или наличие камней внутри этого органа. Сопутствующие признаки:
- повышение температуры тела
- окрашивание мочи кровью
- раздражение внутри уретры, ощущение недостаточного опорожнения мочевого пузыря
- тошнота, рвота (во время перемещения конкремента по мочеточникам к мочевому пузырю)
- учащение позывов к мочеиспусканию
- снижение либидо, бессонница, раздражительность, ломота в крестце, трудности с принятием положения тела
Перечисленные патологии, которые проявляются болью в паху у женщин, возникают из-за несоблюдения личной гигиены, переохлаждения, интоксикации. Дополнительные причины – мутация генов, наследственная предрасположенность; злоупотребление кислой, острой или солёной пищей.
Патологии кишечника
Болью в паху у женщин сопровождается:
- колит – воспаление толстой кишки, которое возникает из-за множественных факторов
- злокачественное новообразование сигмовидной или прямой кишки
- аппендицит
- запор (отсутствие возможности опорожнить кишечник на протяжении периода более 3 дней)
Колит возникает из-за дисбактериоза, отсутствия сбалансированного рациона, нарушения кровообращения внутри кишечника, лекарственной или пищевой интоксикации. Главные проявления патологии – односторонняя боль в надлобковой области, испражнения с примесью гноя и крови, вздутие живота, отсутствие аппетита, тошнота.
Опухоли кишечника – последствие наследственной предрасположенности, перенесенной интоксикации (например, при работе на лакокрасочном производстве), генной мутации. Признаки рака кишечника – дефекация с примесью крови (без слизи), снижение веса, сильная боль в паху (слабо купируется анальгетиками), бледность или восковой цвет тела.
Аппендицит – воспаление червеобразного отростка слепой кишки вследствие блокирования опухолью, паразитами, конкрементами. Дополнительно вырабатывается слизь, которая склеивает полость. Другие причины развития патологии – питание без пищевых волокон, повышенная густота крови и образование тромба, закрывающего просвет аппендикса. Симптомы – сильная боль в паху, повышение температуры тела до высоких цифр, рвота, напряжение передней брюшной стенки.
Болезни опорно-мышечного аппарата
Боль в паху у женщин – равно и проявлений грыжи. Она характеризуется формированием специфического выпячивания в области пахового треугольника. Непосредственно новообразование не доставляет значительного дискомфорта (кроме эстетического неудобства), но опасно защемлением. Происходит это из-за резкого повышения внутрибрюшного давления (при физической нагрузке). Главное проявление защемления паховой грыжи – резкое ухудшение самочувствия: пациентка кричит от боли, теряет сознание.
- застой каловых масс (проблемы с дефекацией)
- длительная рвота (частые приступы)
- заметное уплотнение и болезненность пахового выпячивания
Защемлённую грыжу устраняют хирургическим способом, экстренно. Оперируют одновременно хирурги и гинекологи. Объяснение необходимости экстренного вмешательства – высокий риск сдавливания яичника.
Болезни, связанные с тазобедренным суставом

Дискомфорт внизу живота наблюдается при артрите тазобедренного сустава. Это воспаление сочленения, возникающее из-за поражения инфекциями, перенесенных травм, ненормированных физических нагрузок. Признаки, кроме болевого синдрома:
- Местное повышение температуры тела (кожа горячая на ощупь)
- Ограничение подвижности
- Покраснение тканей на участке поражения
- Ощущение трения внутри воспалённого сустава
Дополнительные признаки – слабость, снижение работоспособности, бессонница. Лечение артрита тазобедренного сустава – консервативное, эндопротезирование (замену сегмента) проводят при 4 стадии разрушения сочленения.
Боли при ослаблении мышц
Генитальный пролапс – это состояние, при котором происходит опущение органов репродуктивной системы из-за слабости тазовых мышц. Заболевание может быть врождённым или приобретенным. Во втором случае возникает вследствие поднятия тяжестей – изнурительного труда, ненормированных спортивных тренировок. Изначально выраженная симптоматика патологии – отсутствует. Со временем нарастает болевой синдром внизу живота. Дополнительно непроизвольно выделяется моча – во время схема, чихания, кашля.
Болезни лимфы и системы кровообращения
Воспаление паховых лимфатических узлов определяется как лимфаденит. Бывает первичным или вторичным. Возникает из-за нарушения целостности тканей непосредственно лимфатического узла, или вследствие другой болезни. Кроме дискомфорта внизу живота, основные признаки пахового лимфаденита:
- Повышение температуры тела до высоких цифр
- Наличие прощупываемого уплотнения (воспалённого лимфатического узла)
- Общее недомогание – слабость, вялость, апатия, бессонница, снижение работоспособности
- Появление сопутствующих болезней. Лимфатические узлы – часть иммунной системы, её ослабление подвергает пациентку развитию новых патологий.
- Покраснение воспалённых тканей
- Нарушение двигательной активности из-за болевого синдрома и ощущения скованности
Серозный лимфаденит устраняют консервативным способом, гнойное воспаление паховых лимфатических узлов – исключительно хирургическим способом. Пациентке следует понимать, что после операции ей предстоит систематический и длительный приём препаратов иммуномодулирующего свойства. Причина – необходимость восстановления защитных свойств организма, ослабленных за счёт операции. При вторичном лимфадените немаловажен фактор устранения основного заболевания.
Другие заболевания

Дискомфорт в паховой области возникает у женщин вследствие дисменореи (болезненных месячных), остеохондроза пояснично-крестцового отдела позвоночника. Во втором случае речь идёт о дегенеративно-воспалительных процессах межпозвонковых дисков. Кроме болевого синдрома, сопутствующие признаки патологии:
- ограничение двигательной активности
- местное повышение температуры тел;
- припухлость на участке поражения
- ощущение напряжения в пояснично-крестцовом отделе спины
- хрусты, скрипы, щелчки и другие звуки в области дегенеративных изменений позвоночника
Причина болезненных месячных – перенесенные аборты, изменение эндометрия (внутреннего маточного слоя), воспалительные процессы внутри матки, затяжной цистит. Интенсивные неприятные ощущения внизу живота вызывает рак органов репродуктивной или мочевыделительной системы.
Возможные осложнения
Если при дискомфорте в паху женщина своевременно не обращается к врачу для прохождения диагностики и получения лечения, возрастает риск развития осложнений. 90% таковых тяжело поддаются медикаментозной коррекции и опасны летальным исходом. Последствия длительного отсутствия медицинской помощи при состояниях, которые сопровождаются дискомфортом в паховой области:
- Сепсис. Заражение крови – последствие попадания в неё патогенной микрофлоры. Сепсис развивается при вскрытии гнойной полости.
- Пиелонефрит. Инфекционно-воспалительный процесс внутри чашечно-лоханочной системы почек. Возникает из-за перекрытия просвета мочеточника продвигающимся камнем, и последующего застоя мочи.
- Разрыв яичника или маточной трубы (зависит от локализации плодного яйца при внематочной беременности). Преобладающие признаки – кровотечение и болевой синдром, на фоне которых женщина может потерять сознание.
- Перитонит. Воспалительное поражение брюшной полости, которое быстро прогрессирует. Причина развития – попадание гнойных масс или других неблагоприятных сред в стерильное пространство.
- Эндометрит. Воспаление внутреннего маточного слоя возникает из-за аналогичного поражения отделов репродуктивной системы. Патологический процесс переходит с яичников, фаллопиевых труб, мочевого пузыря.
Если причина болезненности внизу живота – инфекционные патологии, сопровождающиеся диспепсическими явлениями, наступает обезвоживание организма. К нему приводит – усиленная и частая рвота без последующего восполнения потерянной жидкости. Обезвоживание нарушает деятельность всех органов, включая сердце и головной мозг.
Когда необходимо обратиться к врачу

Прямые показания для обращения к специалисту (включая его вызов на дом):
- Болевой синдром тяжело купируется стандартными анальгетиками, возникает регулярно, приступообразно
- Моча окрашена кровью
- Температура тела держится на высоких цифрах 2 день
- Во время приступа боли женщина теряет сознание
- Уровень артериального давления значительно снижен, вызывает головокружение, слабость и потемнение перед глазами
- Из влагалища выделяется кровь
Другие основания для обращения к специалисту – тошнота, которая осложняется рвотой; диарея с эпизодами до 10 раз в день; жажда, трудности с принятием положения тела.
Диагностика

При появлении болезненности внизу живота, женщины проходят всестороннее обследование (с учётом многообразия возможных причин дискомфорта). Кроме осмотра и опроса пациентки, диагностика включает:
- Лабораторное исследование крови (клиническое, биохимическое, на определение группы крови), мочи, кала (на скрытую инфекцию или гельминтоз).
- УЗИ, МРТ (или КТ) органов брюшной полости (с акцентом на состоянии кишечника), малого таза, почек. Методы позволяют быстро и с максимальной точностью выявить воспаление, сгустки крови, конкременты, опухоли, эрозии, нарушение анатомии органов.
- Бактериологическое исследование мочи (посев). Позволяет установить возбудителя инфекционно-воспалительного процесса.
- ЭКГ, флюорографию.
- Колоноскопию (исследование состояния толстого кишечника).
- Допплерографию (для оценки состояния кровоснабжения плода внутри полости матки).
- Цистоскопию (метод инструментального исследования состояния мочевого пузыря).
- Лапароскопию. Выполняют несколько проколов в области брюшной полости или малого таза. В них помещают инструмент, оснащённый микроскопической камерой, и осматривают состояние органов.
- Обзорное рентгенологическое исследование.
- При опухолевых процессах проводят биопсию с последующим гистологическим анализом.
Дополнительные виды исследования зависят от конкретного клинического случая и назначаются индивидуально.
Лечение

Зависит от характера выявленной патологии, степени тяжести, общего состояния пациентки. Лечение бывает консервативным и хирургическим. В некоторых случаях операция – не первостепенный метод, и проводят её только при неэффективности медикаментозной терапии.
Виды лечения при разных клинических случаях:
- Аппендицит устраняют хирургическим способом, швы снимают на 7-10 день.
- Воспалительные процессы органов репродуктивной и мочевыделительной системы лечат антибиотиками, нестероидными противовоспалительными препаратами. Другие лекарства – гормоны, витамины, при болевых ощущениях – анальгетики.
- Злокачественные опухолевые процессы устраняют хирургическим способом. На новообразования, содержащие эстрогеновые волокна (это определяют путём гистохимического анализа) воздействуют гормональными препаратами. Химиотерапию назначают по показаниям – не исключено, что её проведение понадобится до и после проведения операции.
- Конкременты, возникшие вследствие мочекаменной болезни, устраняют консервативно или хирургически. Элементы некрупных размеров выводят путём приёма Уролесана, Фитолита, Цистона, мочегонных средств – Лазикса, Фуросемида. Камни больших размеров дробят лазерным лучом, что исключает необходимость рассечения тканей.
- Воспалённый кишечник лечат исключительно консервативным способом – антибиотиками, противовоспалительными препаратами. Антибактериальное лечение может привести к диарее. Поэтому дополнительно пациентке назначают средства для восстановления кишечной микрофлоры, проводят витаминотерапию.
- Воспаление тазобедренного сустава и остеохондроз устраняют хондропротекторами, нестероидными средствами, витаминами. Также пациентке назначают препараты для улучшения кровоснабжения тканей. Эффективные лекарства – Хондроитина сульфат; Диклофенак; Вольтарен; Нейрорубин и Неуробекс (витаминные комплексы), Пентоксифиллин.
- При генитальном пролапсе показано выполнение гимнастики (упражнений Кегеля и аналогов этого комплекса). Грамотно составленные тренировки помогают укрепить мышцы половых органов, повысить их тонус.
При болезненных месячных помогают противовоспалительные препараты нестероидной группы (Ибупрофен, Диклофенак) в виде ректальных суппозиториев. Применять их следует по 1 шт., вечером, за 2 дня до наступления менструации и на протяжении всего этого периода.
Прогноз
Зависит от характера и степени тяжести патологии на момент обращения к врачу. Разрыв фаллопиевой трубы или яичника сопровождается кровотечением, поэтому промедление в получении медицинской помощи может привести к летальному исходу. Если злокачественные опухоли устранять на раннем этапе их развития, перспектива относительно выздоровления – благоприятная.
Колит и сигмоидит хорошо поддаются лечению, но после выздоровления нужно придерживаться диеты. Генитальный пролапс устраняют длительно (процесс укрепления мышц занимает до полугода). Пациентку с приступом аппендицита нужно оперировать в первые часы обострения состояния. Если червеобразный отросток вскроется, и возникнут осложнения – прогноз для здоровья будет неблагоприятным.
Поражение нервных сплетений поясничного отдела хорошо поддаётся устранению. При своевременном лечении артрита тазобедренного сустава удастся избежать необходимости его замены искусственным аналогом. Наличие в анамнезе внематочной беременности требует регулярного обследования у гинеколога. Если при операции удалили яичник или часть фаллопиевой трубы – в перспективе возможны трудности с зачатием.
Профилактика
Чтобы избежать развития патологий, которые характеризуются болью в паху, женщинам следует придерживаться таких рекомендаций:
- Тщательно и регулярно осуществлять гигиенические процедуры (особенно, во время месячных, после полового акта)
- Избегать переохлаждения, значительных физических нагрузок
- Ограничиться от психоэмоционального потрясения, чередовать режим труда и отдыха
- Употреблять витамины, избегать необоснованных диет
- Защищать тело от повреждений, сквозняков
- Не регулировать рождаемость посредством абортов. При нежелании беременеть – обратиться к гинекологу и подобрать удобный метод предохранения.
- Применять средства контрацепции при близости с новым половым партнёром.
- Составить рацион без избытка солёных, кислых, острых блюд
Дополнительные рекомендации – избегать длительного промокания под дождём, отказаться от вредных привычек, не принимать лекарства без назначения врача.
Боль в паху у женщин имеет полиморфное происхождение. Чтобы установить первопричину ухудшения самочувствия, пациентке предстоит пройти диагностику. Это позволит выявить возникшее нарушение, получить медицинскую помощь, избежать развития опасных осложнений. При болевом синдроме у беременных рекомендовано ограничение двигательной активности, обращение в скорую помощь.
Видео: Паховая лимфогранулема
источник
Боли в паху у женщин. Боли в паху слева, справа, тянущие, ноющие боли в паховой области, внизу живота
 Боли в паху у женщин характеризуются развитием болезненных ощущений в паховых областях, что может быть обусловлено многими причинами. Пахом называется нижняя область брюшной полости, которая примыкает к бедру. В данной области наблюдается паховое кольцо, через которое у женщин проходят крупные сосуды, а также круглая связка матки.
Боли в паху у женщин характеризуются развитием болезненных ощущений в паховых областях, что может быть обусловлено многими причинами. Пахом называется нижняя область брюшной полости, которая примыкает к бедру. В данной области наблюдается паховое кольцо, через которое у женщин проходят крупные сосуды, а также круглая связка матки.
Боли в паху могут быть вызваны различными заболеваниями желудочно-кишечного тракта (например, аппендицит, рак толстой кишки), половых (например, сальпингоофорит, цервицит) и мочевыводящих (например, цистит, рак мочевого пузыря) органов.
Внезапная и острая боль в паху может быть симптомом серьезного заболевания, требующего оказания своевременной медицинской помощи.
Анатомия паховой области у женщин
Таз человека является вместилищем для внутренних органов. Он образован двумя тазовыми костями, крестцом и копчиком.
Тазовые кости спереди соединяются за счет лонного сочленения.
Тазовая кость до двадцати лет состоит из трех отдельных костей, соединенных хрящами:
- подвздошной;
- лобковой;
- седалищной.
После двадцати лет данные кости срастаются и формируют единую тазовую кость.
Различают большой и малый таз:
- большой таз сформирован крыльями подвздошных костей, а также является опорой для внутренних органов брюшной полости;
- малый таз сформирован крестцовой и копчиковой тазовой поверхностью, а также седалищной и лобковой костями.
В малом тазу располагаются следующие органы:
- мочевой пузырь;
- мочеиспускательный канал;
- прямая кишка;
- яичники;
- маточные трубы;
- матка;
- влагалище.
Следует заметить, что женский таз является родовым каналом, по которому продвигается плод во время родов.
Мочевой пузырь
Является органом мочевыделительной системы, функциями которого является накопление мочи, прибывшей с почек, и выведение ее через мочеиспускательный канал.
Мочевой пузырь располагается спереди лобка, позади него у женщины находятся матка и влагалище.
В мочевом пузыре различают следующие части:
- дно (нижняя расширенная часть);
- тело (средняя часть);
- верхушка (верхняя часть, прилегающая к низу передней стенке живота).
Стенка органа состоит из следующих слоев:
- мышечного слоя, состоящего из трех слоев мышечных волокон, при сокращении которых происходит изгнание мочи из мочевого пузыря;
- слизистого слоя, образующего складки, которые позволяют мочевому пузырю растягиваться при его наполнении;
- серозного слоя, покрывающего мочевой пузырь сверху и сзади.
В нижней части мочевого пузыря располагается гладкий треугольник, на котором слизистый слой не образует складок. На данном треугольнике вверху имеются два отверстия, куда впадают правый и левый мочеточники. Внизу него находится отверстие, переходящее в мочеиспускательный канал. В месте перехода мочевого пузыря в мочеиспускательный канал имеется круговая утолщенная мышца (сфинктер), которая предупреждает непроизвольное мочеиспускание.
Мочеиспускательный канал
Трубка, благодаря которой накопленная в мочевом пузыре моча выводится наружу. Женский мочеиспускательный канал имеет длину три – пять сантиметров. Наружное отверстие канала открывается в преддверии влагалища.
У женщин данный орган, в отличие от мужчин, шире и служит только для выведения мочи (у мужчин также для прохождения семени). За счет того, что уретра у женщин шире и короче, это увеличивает риск проникновения в канал патогенных агентов, способных вызвать инфекционно-воспалительный процесс (например, уретрит, цистит).
Стенка мочеиспускательного канала состоит из следующих слоев:
- наружный соединительный слой;
- мышечный слой;
- слизистый слой.
Прямая кишка
Находится в полости малого таза и является конечной частью пищеварительного тракта.
Прямая кишка является отделом толстого кишечника. Она берет свое начало после сигмовидной ободочной кишки и заканчивается заднепроходным отверстием. Ее длина в среднем составляет тринадцать – пятнадцать сантиметров. У женщин спереди кишки находятся матка и задняя стенка влагалища, а позади — крестец и копчик.
Функциями прямой кишки являются формирование и накопление каловых масс.
В прямой кишке выделяют две части:
- широкую – ампулярную;
- узкую – анальную.
Несмотря на то, что кишка называется прямой, у нее имеются два изгиба. Первый образуется возле крестца – крестцовый, второй спереди копчика – промежностный изгиб.
Стенка прямой кишки состоит из:
- слизистой оболочки, образующей складки;
- мышечного слоя, включающего продольный и циркулярный слой;
- серозной оболочки, покрывающей прямую кишку снаружи.
Вокруг ануса располагаются два сфинктера — наружный и внутренний. Наружный образован мышцами промежности, а внутренний — циркулярным слоем мышечной оболочки прямой кишки. Данные сфинктеры перекрывают просвет кишки, что позволяет удерживать каловые массы внутри органа.
Яичники
Являются парными половыми железами, в которых происходит созревание фолликула и яйцеклетки, а также выработка гормонов (эстроген, прогестерон, андрогены).
В яичниках различают два конца:
- верхний конец прилегает к маточной трубе – трубный конец;
- нижний конец соединяется с маткой при помощи собственной связки – маточный конец.
У яичника есть два края:
- задний свободный край смотрит назад;
- передний брыжеечный край прикрепляется к широкой связке при помощи брыжейки.
Ежемесячно в женском яичнике развивается фолликул, внутри которого растет и созревает яйцеклетка. Впоследствии созревший фолликул лопается, и из него выходит яйцеклетка, то есть происходит овуляция. После этого яйцеклетка попадает в маточную трубу и по ней продвигается в полость матки. В случае, если оплодотворение произошло, эмбрион внедряется в стенку матки и происходит дальнейшее развитие плода. Если же зачатие не наступило, у женщины начинается менструация.
Следует заметить, что на месте лопнувшего фолликула в яичнике образуется желтое тело, которое вырабатывает гормон прогестерон. Если у женщины наступило оплодотворение, то данный гормон способствует подготовке всего организма к беременности. Если же зачатие не произошло, то желтое тело рассасывается, а в яичнике заново начинается процесс созревания нового фолликула.
Исходя из этого, яичниковый цикл имеет три фазы:
- фолликулярная фаза, при которой происходит развитие фолликула (выработка гормона эстроген);
- овуляторная фаза, при которой наблюдается овуляция;
- лютеиновая фаза характеризуется образованием и развитием желтого тела (выработка гормона прогестерон).
Маточные трубы
Трубчатый парный орган, располагающийся по бокам дна матки. Функцией маточных труб является проведение яйцеклетки.
Маточная труба состоит из следующих частей:
- интерстициальная часть (находится в стенке матки);
- истмическая часть (узкая часть трубы);
- ампулярная часть (широкая часть трубы).
Ампулярная часть трубы заканчивается воронкой, на конце которой располагается бахромка. Бахромка подходит к краю яичника и при овуляции способствует прохождению яйцеклетки в маточную трубу.
Стенка маточной трубы состоит из слизистого, мышечного и серозного слоев.
Матка
Является мышечным полым органом. Позади матки находится прямая кишка, спереди — мочевой пузырь.
В матке различают следующие части:
- дно;
- тело;
- шейка.
У шейки матки есть две части, влагалищная и надвлагалищная. Внутри шейки имеется цервикальный канал, который соединяет влагалище с полостью матки.
В матке происходит развитие плода, а во время родов она участвует в его изгнании. Также матка выполняет менструальную функцию, в период которой происходит отторжение ее слизистой оболочки.
Стенка матки имеет следующие слои:
- слизистый – эндометрий (имеет функциональный и базальный слои, во время менструации отторгается функциональный слой);
- мышечный – миометрий (состоит из трех слоев гладкомышечных волокон);
- серозный – периметрий (покрывает матку).
Ежемесячно организм женщины подготавливается к наступлению беременности. В матке в данный период также происходят циклические изменения эндометрия, называемые маточным циклом.
Маточный цикл состоит из четырех фаз:
- Регенерация. Менструальный цикл у женщины завершается отторжением функционального слоя эндометрия и выделением его наружу в виде кровянистых выделений. Начиная со второго дня менструации в матке начинается фаза регенерации, то есть восстановление слизистого слоя.
- Пролиферация. При двадцати восьми дневном менструальном цикле в промежуток между пятым и четырнадцатым днем цикла под влиянием гормона эстрогена происходит рост и утолщение слизистого слоя эндометрия.
- Секреция. В период между пятнадцатым и двадцать седьмым днем менструального цикла под действием гормона прогестерон продолжается рост функционального слоя эндометрия.
- Отторжение. Данный период характеризуется отторжением функционального слоя эндометрия, в случае если оплодотворение не наступило.
Влагалище
Является мышечно-фиброзной трубкой, длиной около восьми – десяти сантиметров. Спереди влагалища располагается мочеиспускательный канал и мочевой пузырь, а позади — прямая кишка.
Стенка влагалища состоит из слизистого и мышечного слоя, а также из плотной соединительной ткани, покрывающей орган снаружи. Слизистая оболочка в норме имеет светло-розовый окрас и многочисленные складки. Данные складки растягиваются во время полового акта и при родах.
В верхней части влагалища располагается куполообразное углубление, называемое сводом.
Влагалище также выполняет защитную функцию, так как оберегает внутренние половые органы от внешних условий. В этом ему активно помогают условно-патогенные микроорганизмы, которые в норме обитают внутри органа. Влагалищную микрофлору в большей степени образуют молочнокислые бактерии – палочки Додерлейна. Вырабатывая молочную кислоту, они провоцируют развитие кислой реакции, что создает надежный барьер для попадания и развития внутри органа патогенных микроорганизмов.
У женщин в норме отмечаются выделения из влагалища. Данные выделения состоят из слизи канала шейки матки, влагалищного секрета, выделяемого железами, и отмерших клеток эпителия. Выделения необходимы органу для увлажнения его слизистой и предупреждения пересыхания. В норме влагалищные выделения у женщины носят слизистый характер, молочный окрас и не имеют резкого неприятного запаха. Изменение данных показателей может указывать на развитие во влагалище или других внутренних половых органах инфекционно-воспалительного процесса.
Какие структуры могут воспаляться в паху у женщин?
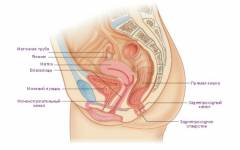 В области паха у женщин могут воспаляться следующие органы и структуры:
В области паха у женщин могут воспаляться следующие органы и структуры:
- мочевой пузырь;
- мочеиспускательный канал;
- прямая кишка;
- придатки матки (маточные трубы, яичники и связки матки);
- матка;
- влагалище;
- нервы (седалищный нерв, нервы поясничного сплетения);
- лимфатические узлы.
Причины болей в паху у женщин
Заболевания мочевыделительной системы
Мочевыделительная система включает в себя комплекс органов, которые отвечают за образование, накопление и выведение мочи из организма человека.
При потреблении продуктов питания и жидкости, в желудке и кишечнике происходит всасывание веществ, которые впоследствии поступают в кровь. Затем кровь проходит фильтрацию в почках, где полезные вещества возвращаются назад в кровоток, а ненужные и вредные отходы выводятся из организма в виде мочи (через мочеточники, мочевой пузырь и уретру).
Мочевыделительная система состоит из следующих органов:
- двух почек;
- двух мочеточников;
- мочевого пузыря;
- уретры (мочеиспускательный канал).
Боль в паху могут вызвать следующие заболевания мочевыделительной системы:
- мочекаменная болезнь;
- уретрит;
- рак уретры;
- цистит;
- травмы мочевого пузыря;
- рак мочевого пузыря.
Мочекаменная болезнь
Заболевание, характеризующееся формированием конкрементов (камней). Наиболее часто камни образуются в почках, реже в других мочевыводящих путях, например, в мочевом пузыре. Основной причиной развития заболевания является нарушение обмена веществ. Избыток солей в моче, а также изменение ее реакции приводит к последующему образованию камней.
Предрасполагающими факторами для образования камней являются:
- недостаточное потребление жидкости;
- инфекционно-воспалительные заболевания мочевыводящих путей (например, цистит, уретрит, пиелонефрит);
- наследственная предрасположенность;
- сидячий образ жизни;
- хронические заболевания желудочно-кишечного тракта (например, язвенная болезнь желудка и двенадцатиперстной кишки, гастрит);
- географические факторы (состав питьевой воды, насыщенность ее солями, температура и влажность воздуха).
Опасностью мочекаменной болезни является то, что камень может сместиться и перекрыть просвет мочеточника или уретры. В этом случае у пациента развивается острая задержка мочи и возникает почечная колика, которая проявляется развитием внезапной выраженной боли. Болезненные ощущения наблюдаются в пояснице и паху (по ходу мочеточника), а также иррадиируют (отдают) в область промежности, внутреннюю поверхность бедра и задний проход. Боль может длиться от одного часа до нескольких дней, больной при этом не может сесть или лечь.
Помимо боли у женщины могут наблюдаться бледность кожных покровов, задержка мочеиспускания или, напротив, частое болезненное мочеиспускание, тошнота, рвота, наличие крови в моче.
Уретрит
При данном заболевании происходит воспаление мочеиспускательного канала.
Уретрит делится на:
- специфический (вызывается специфическими возбудителями, например, гонококками);
- неспецифический (характеризуется патологическим размножением микроорганизмов, которые в норме обитают на поверхности кожи и слизистых).
У женщины при данном заболевании возникает резь, боль и жжение при мочеиспускании. Из мочеиспускательного канала наблюдаются обильные слизисто-гнойные выделения. Также могут отмечаться ощущения тяжести в паховой области. Повышение температуры тела и нарушение общего состояния пациента, как правило, не отмечаются.
Рак уретры
Злокачественное новообразование, характеризующееся бесконтрольным разрастанием клеток слизистой оболочки мочеиспускательного канала.
Основной причины развития рака уретры на сегодняшний день не выявлено.
Выделяют следующие факторы, которые могут увеличить риск развития данного заболевания:
- наследственная предрасположенность;
- хронический уретрит;
- рак мочевого пузыря;
- венерические заболевания в хронической форме течения (например, гонорея, хламидиоз);
- частая травматизация мочеиспускательного канала.
При раке уретры у женщины могут наблюдаться следующие симптомы:
- рези, жжение и боль при мочеиспускании;
- болезненные ощущения в мочеиспускательном канале, промежности и паховой области;
- увеличение паховых лимфатических узлов;
- боли в паховой области во время полового акта;
- недержание мочи;
- кровянистые выделения из уретры.
Цистит
Заболевание, характеризующееся воспалением слизистой оболочки мочевого пузыря. В большинстве случаев цистит развивается вследствие попадания бактерий в пузырь. Данное заболевание в большей степени развивается у женщин, что связано с анатомическими особенностями строения уретры. Мочеиспускательный канал у женщин значительно короче и шире, нежели у мужчин. Эти особенности способствуют более легкому попаданию инфекционных агентов в мочевыводящие пути и последующему развитию воспалительного процесса.
Предрасполагающими факторами для развития цистита являются:
- переохлаждение;
- снижение иммунитета;
- нарушение мочеиспускания (например, при мочекаменной болезни);
- сидячий образ жизни;
- воспалительные заболевания мочеполовых органов (например, уретрит, вагинит);
- нарушение личной гигиены.
При остром цистите характерно внезапное развитие резей и болей при мочеиспускании. Также у больной отмечаются частые позывы к мочеиспусканию, помутнение мочи и наличие в ней примеси крови. Во время мочеиспускания у женщины наблюдаются болезненные ощущения, отдающие в паховую область, влагалище и промежность. Помимо этого у пациентки может отмечаться повышение температуры тела, слабость и недомогание.
Травмы мочевого пузыря
Травмы мочевого пузыря относятся к тяжелым травмам таза, которые требуют оказания скорой медицинской помощи.
Причинами травмы могут стать падение, удар в области живота, огнестрельное или ножевое ранение.
Травмы мочевого пузыря могут быть открытые с повреждением целостности кожи и закрытые без повреждения кожи, а также брюшинные, когда мочевой пузырь повреждается в брюшной полости (когда пузырь полный) и внебрюшинные, когда он не сообщается с брюшной полостью.
При травмах мочевого пузыря у пациента могут наблюдаться следующие симптомы:
- боли в паховой и надлобковой области, иррадиирущие (отдающие) в промежность и прямую кишку;
- гематома в паховой и надлобковой областях;
- наличие крови в моче;
- задержка мочеиспускания;
- повышение температуры тела;
- бледность кожных покровов.
Рак мочевого пузыря
Заболевание, при котором наблюдается патологическое разрастание клеток в слизистой оболочке мочевого пузыря или в стенке органа.
Предрасполагающими факторами для развития рака мочевого пузыря являются:
- курение;
- длительный и регулярный контакт с канцерогенами;
- хронический цистит;
- рак близлежащих органов (например, матки).
Самым ранним признаком рака мочевого пузыря является гематурия (наличие крови в моче). При присоединении инфекции у больного появляются частые и болезненные мочеиспускания, а также боли в надлобковой и паховой области.
Заболевания половой системы
Система, характеризующаяся наличием органов, которые обеспечивают благоприятные условия для оплодотворения и последующего развития плода. Женские половые органы разделяются на наружные и внутренние.
К наружным половым органам относятся:
- большие и малые половые губы;
- бартолиновы железы;
- клитор;
- преддверие влагалища.
К внутренним половым органам относятся:
- влагалище;
- матка;
- маточные трубы;
- яичники.
Репродуктивную функцию в большей степени выполняют внутренние половые органы. Влагалище служит для продвижения спермы в вышележащие органы. В матке прикрепляется, растет и развивается плод. Яичники вырабатывают половые клетки (яйцеклетки) и гормоны, необходимые для наступления беременности и последующего ее развития. Маточные трубы, в свою очередь, за счет перистальтических движений обеспечивают переход оплодотворенной яйцеклетки в полость матки для ее последующей имплантации в стенку органа.
Боль в паху могут вызвать следующие патологические состояния и заболевания половых органов:
- спаечная болезнь;
- киста яичника;
- эндометриоз;
- миома матки;
- эндометрит;
- параметрит;
- пельвиоперитонит;
- цервицит;
- сальпингоофорит (аднексит);
- кольпит (вагинит);
- стеноз цервикального канала;
- генитальный пролапс;
- внематочная беременность;
- синдром остаточного яичника;
- апоплексия яичника;
- альгодисменорея.
| Наименование заболевания | Описание заболевания | Симптомы заболевания |
| Спаечная болезнь | Заболевание, характеризующееся образованием спаек (соединительнотканные тяжи) в органах малого таза (например, матка, маточные трубы). Существуют следующие причины способствующие образованию спаек:
Развитие заболевания происходит следующим образом. Наличие воспалительного процесса в органах малого таза провоцирует выработку фибрина — клейкого вещества, которое склеивая рядом лежащие ткани, предотвращает последующее распространение воспалительного процесса. Склеенные между собой ткани впоследствии образуют сращения из соединительной ткани, называемые спайками. | Выраженность симптомов будет зависеть от степени распространенности спаечного процесса. При остром течении, у женщины будут наблюдаться выраженные боли внизу живота, повышение температуры тела, слабость, тошнота и рвота. При хроническом течении больную могут беспокоить периодические болезненные ощущения внизу живота ноющего характера. Однако следует заметить, что спаечная болезнь может протекать у женщины бессимптомно и выявляться лишь при проведении профилактического ультразвукового исследования (УЗИ). |
| Киста яичника | Представляет собой полостное образование внутри, которого накапливается жидкость. Как правило, наблюдается у женщин репродуктивного возраста. Основной причиной развития кисты яичника считается гормональный дисбаланс. Существуют следующие виды кист:
| Как правило, киста яичника небольших размеров протекает бессимптомно. Иногда женщину могут беспокоить боли тянущего характера в паховой области, на стороне поражения. Также у пациентки могут наблюдаться нарушения менструального цикла и бесплодие. Перекрут ножки кисты, а также увеличение размеров кисты (ведет к сдавлению соседних органов и тканей) приводит к развитию у женщины таких признаков как выраженная боль в поясничной области, чувство тяжести в паху, общее недомогание и тошнота. |
| Эндометриоз | Заболевание, при котором происходит разрастание клеток эндометрия за пределы полости матки. Различают следующие виды эндометриоза:
Генитальный эндометриоз, в свою очередь, разделяется на внутренний и наружный. При внутреннем наблюдается поражение матки. При наружном, в свою очередь, могут поражаться яичники, маточные трубы, влагалищная часть шейки матки, а также наружные половые органы. | У женщины при генитальном эндометриозе наблюдается нарушение менструальной и репродуктивной функции. Главным признаком при данном заболевании является интенсивная боль, которая локализуется внизу живота, паху и крестце. Усиление болезненных ощущений особенно наблюдается перед началом менструации и во время нее. Другим частым симптомом является нарушение менструального цикла, что проявляется длительными и обильными менструальными кровотечениями. Также следует заметить, что женщины при эндометриозе часто страдают бесплодием. |
| Миома матки | Доброкачественная опухоль, которая развивается из мышечной ткани матки. Миоматозные узлы в большинстве случаев располагаются в теле матки, однако в редких случаях они могут развиться и в шейке матки. Различают следующие формы миоматозных узлов:
Основной причиной развития миомы матки принято считать нарушение гормонального фона у женщины, при котором наблюдается преобладание эстрогенов. Увеличить риск развития данного заболевания, также могут хронические воспалительные процессы половых органов, а также наследственная предрасположенность. | Клинические признаки при миоме матки будут зависеть от расположения миоматозного узла и степени прогрессирования заболевания. Характерными симптомами миомы матки являются менструальные нарушения, в особенности длительные, обильные и болезненные менструации. Боли (локализуются внизу живота, в паховой области) не связанные с менструацией могут иметь различное происхождение. Это может быть связано с ростом миоматозного узла и растяжением брюшины или давлением миомы на нервные сплетения в малом тазу. В редких случаях боли могут быть вызваны некротическими изменениями узла. |
| Эндометрит | Заболевание, при котором наблюдается воспаление слизистой оболочки матки. Причиной развития эндометрита является попадание в полость матки инфекционных агентов. Предрасполагающими факторами, способствующими возникновению заболевания, являются различные внутриматочные вмешательства (например, диагностические выскабливания, аборты), внутриматочная спираль, а также инфекционные процессы в нижележащих половых органах, (например, во влагалище). | У женщины наблюдается повышение температуры тела, выделения из влагалища слизисто-гнойного характера, а также болезненные ощущения внизу живота и паховой области. При обследовании отмечается увеличение, а также болезненность матки. При отсутствии своевременного лечения воспалительный процесс может распространиться на мышечный слой матки, что приведет к развитию эндомиометрита. |
| Параметрит | Заболевание, характеризующееся воспалением околоматочной клетчатки вследствие проникновения микробов (например, стафилококки, стрептококки, кишечная палочка). Факторами риска для развития параметрита могут стать операции на шейке матки, выскабливания, введение внутриматочной спирали. | Одним из ранних симптомов параметрита является постоянная боль внизу живота и паховой области, которая иррадиирует (отдает) в крестец и поясницу. У женщины также наблюдается повышение температуры тела, головная боль, слабость. При пальпации матки отмечается ее болезненность. |
| Пельвиоперитонит | Характеризуется воспалением брюшины малого таза, которое вызывается попаданием микробов (например, гонококки, стрептококки). Является вторичным процессом, так как развивается вследствие наличия в организме первичного воспалительного процесса (воспаление матки, маточных труб, яичников). Различают следующие формы пельвиоперитонита:
| При данном заболевании наблюдается острое начало, сопровождающееся повышением температуры тела до тридцати девяти градусов. У женщины появляются выраженные боли внизу живота и паховой области. Отмечаются болезненные ощущения при мочеиспускании и дефекации. Вследствие сильных болей у женщины могут наблюдаться тошнота и рвота. |
| Цервицит | Заболевание, характеризующееся воспалением слизистого слоя шейки матки. Различают:
| При остром течении у женщины наблюдаются слизисто-гнойные или гнойные выделения, а также нерегулярные болезненные ощущения тянущего характера внизу живота, паху и пояснице. |
| Сальпингоофорит (аднексит) | Воспалительное заболевание маточных труб и яичников. Развивается вследствие попадания инфекционных агентов в придатки матки. Микробы могут проникнуть в придатки следующими путями:
Изначально воспалительный процесс развивается в слизистой оболочке маточной трубы (сальпингит). Это приводит к образованию экссудата, который скапливаясь в трубе (гидросальпинкс), может закрыть ее просвет, в результате чего разовьется непроходимость маточной трубы. Прогрессирование заболевания с течением времени может привести к распространению воспалительного процесса на яичник (сальпингоофорит). | При остром сальпингоофорите у женщины наблюдаются:
Экссудат, который образовывается в маточных трубах при воспалительном процессе, со временем начинает изливаться в брюшную полость. Выраженность болезненных ощущений будет зависеть от степени распространения воспаления по брюшине. Чем больше в процесс вовлечена брюшина, тем более сильная болевая реакция будет наблюдаться. При хронической форме заболевания симптомы стихают и у женщины наблюдаются лишь периодические боли ноющего характера внизу живота и паху. |
| Кольпит (вагинит) | Заболевание, при котором происходит воспаление слизистой оболочки влагалища. Основной причиной развития кольпита является проникновение в орган инфекционных агентов. Предрасполагающими факторами для развития кольпита являются:
| Основным признаком данного заболевания является появление у женщины выделений серозно-гнойного характера. При острой форме кольпита пациентку беспокоят жжение и зуд в области влагалища. Также наблюдаются болезненные ощущения внизу живота и паховой области, которые усиливаются при мочеиспускании. Отмечается гиперемия и отечность наружных половых органов и слизистой оболочки влагалища. Во время полового акта женщину могут беспокоить дискомфорт и болезненные ощущения. |
| Стеноз цервикального канала | Заболевание, характеризующееся патологическим сужением цервикального канала. Может быть врожденным и приобретенным. Приобретенный стеноз может развиться вследствие хирургических вмешательств, воспалительного процесса матки, рака шейки матки. | При стенозе цервикального канала наблюдаются следующие симптомы:
|
| Генитальный пролапс | Характеризуется опущением и выпадением матки и влагалища. Основной причиной генитального пролапса является снижение тонуса тазовых мышц. У нерожавших женщин, данное заболевание встречается крайне редко. Выпадение гениталий, как правило, происходит вследствие родовой травмы (например, наложение щипцов, вакуум-экстракция плода). Различают:
| Данное заболевание характеризуется постепенным и медленным развитием. В начальных стадиях опущения матки и влагалища у женщины, как правило, не наблюдается каких-либо симптомов. При прогрессировании заболевания у пациентки появляются ощущения инородного тела в половой щели, боли внизу живота, паху, пояснице и крестце тянущего характера. При опущении и выпадении гениталий, страдают не только половые органы, но и близлежащие органы, мочевой пузырь, нижние отделы кишечника. У женщины наблюдается нарушение мочеиспускания и затруднение дефекации. |
| Внематочная беременность | Беременность, характеризующаяся имплантацией и развитием плодного яйца вне полости матки. В зависимости от места прикрепления внематочная беременность может быть:
Чаще всего (98 – 99%) встречается трубная беременность. Яичниковая и брюшная беременность относятся к редким формам. В норме оплодотворение яйцеклетки происходит в ампулярной части маточной трубы, после чего благодаря перистальтическим движениям труб и наличию ресничек мерцательного эпителия яйцеклетка передвигается к полости матки. Однако вследствие различных факторов, например, гормональные нарушения, воспалительные заболевания маточных труб, транспортировка яйцеклетки может быть нарушена, и у женщины разовьется внематочная беременность. Прерывание трубной беременности может осуществляться по типу разрыва трубы или трубного аборта (встречается чаще). В большинстве случаев трубная беременность прерывается в пяти – шести недельном сроке. | Изначально внематочная беременность сопровождается такими изменениями в организме, как и маточная. У женщины наблюдаются отсутствие менструации, тошнота, извращение вкуса, болезненность и нагрубание груди. При разрыве маточной трубы у женщины наблюдаются следующие симптомы:
При трубном аборте наблюдается постепенное развитие симптомов. Как правило, через некоторое время после задержки менструации у женщины появляются периодические схваткообразные боли внизу живота и паху, чаще с одной стороны. Позднее начинают появляться кровянистые выделения темного цвета и в незначительном количестве. |
| Синдром остаточного яичника | Патологическое состояние, развивающееся после проведения хирургического вмешательства по удалению одного или двух яичников (овариэктомия). Развивается вследствие неполного удаления тканей органа. | Главным симптомом при данном синдроме является боль внизу живота и паховой области с одной или обеих сторон. |
| Апоплексия яичника | Заболевание, характеризующееся нарушением целостности тканей яичника и развитием кровоизлияния в брюшную полость. Причиной развития может стать разрыв гематомы желтого тела или фолликула. Этому могут способствовать, например, воспалительные процессы, кистозные образования, патологические изменения сосудов яичника. Апоплексию яичника могут спровоцировать такие факторы как физическая нагрузка, половой акт, а также травматическое воздействие. | Выраженность симптомов при данном заболевании будет зависеть от характера внутреннего кровотечения, а также от наличия у женщины сопутствующих заболеваний. Если кровоизлияние связано с овуляцией, то клинические признаки, как правило, появляются между двенадцатым и шестнадцатым днем менструального цикла. Появляются внезапные резкие боли внизу живота и паху, с одной из сторон, которые могут отдавать в ногу и прямую кишку. Данные боли самостоятельно проходят через некоторое время. |
| Альгодисменорея | Нарушение менструальной функции, характеризующееся развитием выраженного болевого синдрома. Менструация является нормальным физиологическим процессом, который может вызывать у женщины определенные неприятные ощущения (например, недомогание, ощущение тяжести внизу живота). Данные реакции развиваются вследствие гормональных изменений в организме. У женщин с альгодисменореей подобные признаки особенно выражены. Альгодисменорея может быть:
| Основным признаком является боль, которая носит острый и схваткообразный характер. Также при альгодисменореи у женщины наблюдаются следующие симптомы:
Изменение общего состояния приводит к тому, что женщины в период менструации становятся нетрудоспособными. |
Заболевания пищеварительной системы
Обеспечивает физическую и химическую обработку пищи, всасывание веществ через слизистый слой органа, а также выведение непереваренных остатков пищи.
Нарушение работы в следующих отделах пищеварительного тракта может привести к появлению болей в паху:
- слепая кишка с аппендиксом;
- сигмовидная ободочная кишка;
- прямая кишка.
Боли в паху могут быть вызваны следующими заболеваниями пищеварительной системы:
- аппендицит;
- синдром раздраженного кишечника;
- сигмоидит;
- хронический запор;
- кишечная непроходимость;
- рак сигмовидной или прямой кишки.
| Наименование заболевания | Описание заболевания | Симптомы заболевания |
| Аппендицит | Заболевание, характеризующееся воспалением аппендикса и требующее срочного хирургического вмешательства. Основной причиной развития аппендицита является механический фактор, приводящий к закупорке просвета червеобразного отростка. Обструкция просвета может произойти плотными каловыми массами, паразитами (например, аскариды, лямблии), опухолевыми образованиями. Закупорка аппендикса приводит к росту и размножению патогенных микроорганизмов, что впоследствии приводит к воспалению отростка. Данное заболевание также может развиться вследствие васкулита (воспаление слизистого слоя сосуда) и некоторых инфекционных заболеваний (например, брюшной тиф). | Главным признаком аппендицита является болевой синдром. Изначально болезненные ощущения располагаются в эпигастральной области или в области пупка. Позже, боль начинает локализоваться в правой подвздошной области (низ живота справа) и иррадиировать (отдавать) в правую паховую область и ногу. Следует заметить, что боль, как правило, носит тупой характер и усиливается при физической нагрузке. Также у больного при аппендиците могут наблюдаться следующие симптомы:
|
| Синдром раздраженного кишечника | Заболевание, характеризующееся нарушением перистальтики кишечника (повышенная или вялая). Точной причины возникновения синдрома не установлено. Считается, что выраженное влияние на его развитие играют стресс и неадекватное питание (например, большое потребление жирных и газообразующих продуктов, переедание). В зависимости от преобладающего симптома выделяют три формы течения заболевания:
| При данном синдроме у человека наблюдаются такие симптомы как дискомфорт и боль в животе. Локализация боли может быть разной. При вовлечении в процесс сигмовидной и прямой кишки, боль будет наблюдаться в левой подвздошной и паховой области. Также у женщины будут отмечаться нарушение стула (диарея или запор), метеоризм и ощущение неполного опорожнения кишечника. Помимо симптомов желудочно-кишечного тракта могут наблюдаться чувство усталости, тревоги и головная боль. |
| Сигмоидит | Заболевание, при котором происходит воспаление слизистого слоя сигмовидной кишки. В сигмовидной кишке происходит формирование и накопление каловых масс. Застой кала может раздражать кишечник, а их плотность может повреждать слизистый слой, что впоследствии может привести к развитию воспаления. Сигмоидит может развиться как самостоятельное заболевание или вторично, вследствие имеющегося у человека другого заболевания. Причинами развития сигмоидита могут стать:
Существуют следующие виды сигмоидита:
| У женщины при данном заболевании наблюдаются интенсивные болезненные ощущения в левой подвздошной области, которые могут отдавать в левую паховую область, поясницу и ногу. Помимо болей у пациентки отмечается нарушение стула, что проявляется чаще диареей, нежели запором. Наблюдаются частые болезненные позывы к дефекации, кал при этом может содержать примеси слизи, крови или гноя, а также иметь резкий запах. При сигмоидите наблюдается изменение общего состояния больного:
|
| Хронический запор | Запор – это задержка стула более чем на сорок восемь часов. Выделяют три группы причин, которые приводят к развитию хронического запора:
В зависимости от механизма развития хронический запор может быть:
| Наличие хронического запора у пациента определяется по следующим признакам:
При хроническом запоре больного также могут беспокоить чувство дискомфорта и боли внизу живота, в паховой области слева и области заднего прохода. Помимо этого наблюдаются:
|
| Кишечная непроходимость | Патологическое состояние, характеризующееся нарушением продвижения пищи. Выделяют две большие группы причин, приводящих к развитию кишечной непроходимости — механическую и динамическую. Механическая кишечная непроходимость характеризуется наличием препятствия в каком-либо отделе кишечника (например, спайки, опухоли, грыжи). При этом также может наблюдаться заворот или защемление кишки (вследствие обильного потребления пищи или напротив голодания). Динамическая кишечная непроходимость, в свою очередь, связана с изменением перистальтики кишечника, что может наблюдаться после оперативных вмешательств, травм органов брюшной полости, при перитоните, метаболических нарушениях. | Одним из первых признаков является появление внезапной схваткообразной боли в животе. Локализация боли будет зависеть от того в каком отделе кишечника образовалась его непроходимость. Если непроходимость наблюдается в последних отделах толстой кишки, то изначально боль будет отмечаться в левой подвздошной и паховой области. Однако позднее болезненные ощущения распространяются на весь живот. Помимо болей у пациента также наблюдается задержка стула и газов, метеоризм, асимметричность живота, а также рвота. |
| Рак сигмовидной и прямой кишки | Характеризуется ростом злокачественной опухоли из клеток слизистого слоя сигмовидной или прямой кишки. Точной причины приводящей к развитию рака, на сегодняшний день не обнаружено. Среди предрасполагающих факторов выделяют:
| Изначально злокачественное новообразование может никак себя не проявлять. Позднее при прогрессировании заболевания появляются следующие симптомы:
|
Заболевания опорно-двигательной системы
Система, включающая кости скелета, их соединения и мышцы. В совокупности они осуществляют движение, поддержание позы, мимику.
Среди заболеваний опорно-двигательной системы способных привести к развитию болей в паху следует выделить паховую грыжу.
Паховая грыжа характеризуется образованием грыжевого выпячивания в области пахового треугольника. В данной области в брюшной стенке имеется дефект – паховый промежуток. В данном канале у женщин проходит круглая связка матки. В результате резкого повышения внутрибрюшного давления и слабости передней стенки апоневротического канала образуется выпячивание парентеральной брюшины, грыжевой мешок, куда будет выходить содержимое из брюшной полости.
В грыжах различают:
- грыжевые ворота;
- грыжевой мешок;
- оболочки грыжевого мешка;
- содержимое грыжевого мешка.
Грыжа может быть не осложненной и осложненной. При не осложненной паховой грыже у женщины наблюдается выпячивание в области паха, которое исчезает в положении лежа, а также болезненные ощущения, усиливающиеся при физической нагрузке.
Осложненная грыжа характеризуется ее ущемлением, при этом у женщины будут наблюдаться:
- острое начало;
- выраженная нарастающая боль в области паха;
- уплотненность и болезненность грыжевого выпячивания;
- задержка стула;
- тошнота и рвота;
- ухудшение общего состояния.
Опасностью паховой грыжи у женщин является то, что может произойти ущемление яичника. Поэтому данное заболевание требует незамедлительного хирургического лечения.
Заболевания лимфатической системы
Данная система включает в себя широкую сеть сосудов, состоящую из лимфатических капилляров, сосудов, узлов, стволов и протоков. Играет большую роль в обмене веществ, а также очищении клеток и тканей человеческого организма.
Главным заболеванием лимфатической системы, способным вызвать боль в паховой области, является паховый лимфаденит. При данном заболевании наблюдается воспалительное поражение паховых лимфатических узлов.
Паховый лимфаденит может быть первичным и вторичным. Первичный развивается в случае, если инфекция попадает непосредственно в паховые лимфатические узлы вследствие нарушенной целостности кожных покровов или слизистой. Вторичный паховый лимфаденит, в свою очередь, развивается на фоне другого заболевания (например, заболевания передающиеся половым путем, инфекционно-воспалительные заболевания половых органов, новообразования).
При паховом лимфадените у женщины наблюдаются следующие симптомы:
- увеличение размеров узлов;
- болезненность пораженных узлов;
- дискомфорт и болезненные ощущения в области паха (на стороне поражения) при ходьбе, физической нагрузке;
- гиперемия (покраснение) и отечность ткани в области поражения;
- повышение местной и общей температуры;
- общее недомогание (например, слабость, снижение аппетита, нарушение сна).
Заболевания нервной системы
Нервная система играет большую роль в регуляции важных функций организма человека. Состоит из периферической и центральной нервной системы.
Центральная нервная система состоит из спинного и головного мозга. Спинной мозг непосредственно управляет туловищем и конечностями при помощи тридцати одной пары отходящих от него спинномозговых нервов. Головной мозг за счет двенадцати пар черепно-мозговых нервов управляет тканями и органами головы.
Периферическая нервная система обеспечивает двухсторонние связи центральной нервной системы с тканями и органами.
Среди заболеваний нервной системы боль в паху возникает при поражении поясничного сплетения. Поясничное сплетение включает в себя нервы, иннервирующие нижнюю часть живота, тазовый пояс, а также нижние конечности.
Поражение нервов поясничного сплетения может произойти вследствие следующих причин:
- оперативного вмешательства;
- травмы;
- сдавления нерва опухолью, маткой во время беременности, гематомой;
- воспалительного заболевания.
Существуют следующие нервы, которые исходят из поясничного сплетения:
- подвздошно-подчревный нерв (иннервирует прямую мышцу низа живота);
- подвздошно-паховый нерв (иннервирует косые мышцы низа живота);
- бедренно-половой нерв (иннервирует внутреннюю часть бедра и кожу половых органов);
- латеральный кожный нерв бедра (иннервирует кожные покровы наружной части бедра);
- запирательный нерв (иннервирует мышцы нижних конечностей);
- бедренный нерв (иннервирует большую и малую мышцы поясницы, а также мышцы бедра);
- подкожный нерв (иннервирует внутреннюю поверхность кожи колена, голени и стопы).
Боль в паховой области возникает при поражении следующих нервов:
- подвздошно-подчревный нерв, при этом у женщины отмечаются боли внизу живота и в области пахового канала;
- подвздошно-паховый нерв, при этом наблюдаются болезненные ощущения в паху, отдающие по внутренней поверхности бедра и в поясницу;
- бедренно-половой нерв, при поражении которого больной жалуется на боль в паховой области, которая отдает вниз живота и во внутреннюю часть бедра;
- бедренный нерв, при этом у пациента отмечаются болезненные ощущения в паху и бедре.
Диагностика причин боли в паху у женщин
Опрос больного
Диагностика и лечение больного невозможны без адекватного сбора и последующего анализа данных анамнеза и основных признаков заболевания, вызвавшего боль в паховой области.
При опросе больного врач получает следующую информацию:
- паспортные данные (уточняется имя и фамилия, возраст, условия жизни и работы, профессия, семейный статус);
- жалобы (какие клинические признаки побудили женщину обратиться за помощью к врачу);
- наследственность (выявляется, чем болели ближайшие родственники);
- перенесенные заболевания (спрашивается о перенесенных заболеваниях, времени возникновения, формы течения, было ли проведено какое-либо лечение);
- функции систем (например, если женщина пришла с жалобами на половую систему уточняется менструальная, репродуктивная, а также секреторная функции);
- функции органов (расспрашивается о работе отдельных органов, например, кишечника, мочевыводящих путей);
- история настоящего заболевания (исследуется заболевание, с которым женщина обратилась за помощью к врачу).
Особенно тщательно следует исследовать отдельные данные анамнеза:
- возраст женщины;
- условия работы и быта;
- питание;
- менструальная функция;
- половая функция;
- репродуктивная функция;
- секреторная функция;
- мочевыводящая система;
- функции кишечника.
| Данные анамнеза | Описание |
| Возраст | Многие заболевания характерны для определенного возраста. В период полового созревания, например, наблюдается становление менструальной функции, и у девушки могут наблюдаться боли во время менструации, а также маточные кровотечения. В то время как для периода половой зрелости более характерны инфекционно-воспалительные заболевания внутренних половых органов. |
| Условия работы и быта | Профессия, а также условия работы очень важны, так как они могут способствовать возникновению заболевания или обострению уже имеющейся хронической патологии. Необходимо выявить характер работы, связан ли он с профессиональными вредностями такими, например, как поднятие тяжестей, переохлаждение или перегревание. Также важно уточнить санитарно-гигиенические условия в быту и на рабочем месте. |
| Питание | Регулярное потребление продуктов, содержащих достаточное количество витаминов, микроэлементов, а также белков, углеводов и жиров создает благоприятные условия для адекватной работы органов и систем организма. Тогда как переедание или недостаток питания может привести к нарушению менструальной и репродуктивной функции у женщины, а также к расстройствам работы кишечника (например, вздутие живота, нарушение стула, боли в животе). |
| Менструальная функция | При опросе выясняются следующие данные:
|
| Половая функция | При сборе анамнеза необходимо уточнить следующие вопросы:
|
| Репродуктивная функция | Изучение репродуктивной функции играет большую роль в диагностике гинекологических заболеваний. У женщины выясняется, когда после начала половой жизни наступила первая беременность, сколько всего беременностей было, как они протекали и как завершились. Обращается внимание на то, имелись ли какие-то осложнения беременности, родов или послеродового периода. Также необходимо уточнить количество абортов, на каких сроках беременности они производились, наблюдались ли какие-либо осложнения. Следует заметить, что осложнения послеродовые и после аборта очень часто являются предрасполагающими факторами для развития у женщины воспалительных заболеваний половых органов. Травма шейки матки и влагалища (во время родов, абортов) может стать причиной развития предраковых состояний (например, при вывороте слизистой оболочки шейки матки), а в пожилом возрасте привести к опущению или выпадению половых органов. |
| Секреторная функция | Данная функция указывает на адекватную работу половых органов. В норме выделения необходимы для увлажнения слизистых оболочек половых органов. Однако наличие у женщины, например, инфекционно-воспалительного процесса, злокачественных или доброкачественных образований приводит к изменению характера выделений как в количественном, так и в качественном отношении. Здесь очень важно выявить причину, которая привела к возникновению патологических выделений (бели) и в дальнейшем ее лечить. |
| Мочевыводящая система | У женщин половая система непосредственно связана с мочевыводящей системой. Поэтому различные гормональные нарушения, воспалительные процессы в половых органах ведут к нарушению работы в мочевыводящих органах (например, уретре, мочевом пузыре). Врачу необходимо выявить имеются ли у женщины дизурические явления:
|
| Функции кишечника | Нарушения работы кишечника могут быть связаны как с наличием заболеваний самого кишечника (например, при сигмоидите, синдроме раздраженного кишечника), так и с поражением внутренних половых органов. Так, например, при наличии опухоли матки или яичника может наблюдаться сдавление прямой кишки и, как следствие, развитие у женщины хронического запора. Для определения работы кишечника, у женщины уточняется следующая информация:
|
Симптом боли в паху требует особенно тщательного изучения.
Во время опроса выявляются следующие данные:
- локализация боли (справа, слева, с обеих сторон);
- характер боли (ноющие, тянущие, схваткообразные, давящие);
- интенсивность боли (сильные, умеренные, слабые);
- иррадиация (отражение) боли (например, в прямую кишку, крестец, поясницу, промежность).
Объективное обследование
Физическое исследование пациента, проводимое путем осмотра и ощупывания определенных участков тела. Объективное обследование врача имеет большое диагностическое значение.
Перед пальпацией сначала врач осматривает обследуемую область.
При осмотре пациента врач отмечает:
- наличие высыпаний;
- цвет кожи (покраснение, синюшность);
- наличие повреждений целостности кожных покровов и гематом;
- наличие грыжевых выпячиваний;
- симметричность живота;
- наличие вздутия живота.
У женщин помимо внешнего осмотра живота и паховой области врач-гинеколог производит специальный гинекологический осмотр. Изначально осматриваются наружные половые органы.
Во время осмотра наружных половых органов врач определяет:
- наличие патологических изменений (например, отек, покраснение, наличие опухолей, изъязвлений);
- форму и вид промежности (имеются ли разрывы);
- стенки влагалища (имеется ли их опущение);
- характер влагалищных выделений.
После осмотра наружных половых органов врач переходит к осмотру влагалища в зеркалах.
Исследование с помощью зеркал позволяет выявить:
- патологические изменения влагалища (например, изъязвление, атрофия);
- предраковые заболевания шейки матки (например, эрозия, псевдоэрозия, гиперплазия);
- наличие и характер выделений из влагалища и шейки матки.
После осмотра врач переходит к пальпации, с помощью которой может выявить напряженность мышц живота, наличие грыж, увеличение паховых лимфатических узлов. При гинекологическом осмотре также производится двуручное исследование, которое позволяет оценить состояние внутренних половых органов. Обследование осуществляется путем введения во влагалище двух – трех пальцев одной руки, в то время как вторая рука устанавливается на переднюю брюшную стенку. С помощью данного исследования определяются ширина, глубина и длина влагалища, состояние тазовых мышц, длина и состояние влагалищной части шейки матки, а также придатков матки.
Лабораторные исследования
Данные методы исследования позволяют исследовать взятый у пациента материал с помощью специального оборудования.
При болях в паху женщине могут быть назначены следующие лабораторные исследования:
- исследование крови;
- урогенитальный мазок;
- цитологический мазок;
- бактериологическое исследование;
- общий анализ мочи;
- анализ кала на скрытую кровь.
| Наименование исследования | Описание |
| Исследование крови | Женщине могут быть назначены следующие исследования крови:
|
| Урогенитальный мазок | Гинекологическое исследование позволяющее определить микрофлору во влагалище, шейке матки и уретре. Забор материала производится с трех точек (влагалище, шейка матки и уретра), после чего распределяется на предметное стекло для последующего исследования под микроскопом. Данный анализ позволяет определить количество лактобацилл, лейкоцитов и эритроцитов, а также выявить наличие патогенных микроорганизмов. Исследование назначается при наличии у женщины таких симптомов как боли внизу живота и паху, зуд, чувство дискомфорта в половых органах, а также неадекватные выделения из влагалища. |
| Цитологический мазок | Исследование позволяющее выявить наличие атипичных клеток во влагалище и шейке матки, а также обнаружить предраковое и раковое изменение эпителия. Забор материала производится во время гинекологического осмотра с помощью специальной щеточки. Взятый материал впоследствии наносится на предметное стекло, после чего отправляется в лабораторию на цитологическое исследование. Существуют пять стадий аномальных изменений клеток:
|
| Бактериологическое исследование | Анализ, позволяющий идентифицировать микроорганизмов в исследуемом материале (например, урогенитальный мазок, моча), а также определить их чувствительность к антибактериальным препаратам для последующего назначения адекватного лечения. Забор материала производят в специальных асептических условиях с помощью стерильных инструментов. Данное исследование назначается при подозрении на наличие инфекционно-воспалительного процесса в мочеполовой системе, а также желудочно-кишечной системе. |
| Общий анализ мочи | Исследование, с помощью которого определяются физические и химические свойства мочи, а также изучается ее осадок. Данный анализ позволяет выявить заболевания почек и мочевыводящих путей (например, мочекаменная болезнь, цистит). В результатах исследования:
|
| Анализ кала на скрытую кровь | Метод исследования, позволяющий выявить наличие скрытого кровотечения в желудочно-кишечном тракте. Забор материала производится пациентом самостоятельно в специальный контейнер, после чего доставляется в лабораторию. Перед исследованием следует исключить прием слабительных средств и препаратов железа. Из пищи за три дня до исследования рекомендуется исключить потребление продуктов, богатых железом (например, печень, мясо, яблоки, грибы). Данное исследование позволяет выявить такие заболевания как неспецифический язвенный колит и болезнь Крона, а также доброкачественные (например, полипы) и злокачественные новообразования в кишечнике. |
Инструментальные исследования
Методы исследования, осуществляемые с помощью специальной технической аппаратуры с целью диагностики состояния органов и тканей организма.
При болях в паху женщине могут быть назначены следующие инструментальные исследования:
- кольпоскопия;
- гистеросальпингография;
- гистероскопия;
- ультразвуковое исследование (УЗИ);
- лапароскопия;
- цистография;
- цистоскопия;
- аноректальная и толстокишечная манометрия;
- колоноскопия;
- ректороманоскопия;
- ирригоскопия.
| Наименование исследования | Описание |
| Кольпоскопия | Гинекологический метод исследования, позволяющий осмотреть стенки влагалища, а также влагалищную часть шейки матки. Диагностика производится с помощью специальной аппаратуры – бинокулярной лупы и осветительного прибора. Данный прибор позволяет увеличивать исследуемую область в тридцать и более раз. С помощью кольпоскопии возможно выявить:
Данное исследование позволяет диагностировать рак шейки матки на ранней стадии. Кольпоскопия может быть:
Помимо осмотра во время кольпоскопии врач может произвести взятие кусочка ткани из пораженного очага шейки матки на биопсию. |
| Гистеросальпингография | Рентгенологический метод диагностики, позволяющий исследовать состояние матки и маточных труб. Осуществляется путем введения через влагалище рентгеноконтрастного вещества. Гистеросальпингография позволяет диагностировать:
Противопоказаниями для проведения данного исследования являются местные и общие инфекционно-воспалительные процессы, аллергия на препараты йода, а также беременность. |
| Гистероскопия | Эндоскопический метод исследования, позволяющий оценить состояние полости матки. С помощью гистероскопии можно выявить:
Противопоказаниями для проведения гистероскопии являются воспалительные заболевания половых органов, стеноз и рак шейки матки, беременность. |
| Ультразвуковое исследование (УЗИ) | Наиболее распространенный метод диагностики, основанный на том, что ультразвуковой сигнал, отражаясь от тканей различной плотности, изменяется. Исследование позволяет определить структуру и размер обследуемого органа (например, яичники, матка, почки). Для исследования внутренних половых органов (матки и ее придатков) УЗИ назначается при болях внизу живота и паху, а также при менструальных нарушениях (например, нарушение цикла, менструальные кровотечения). С помощью ультразвукового исследования возможно выявить пороки развития матки, доброкачественные и злокачественные новообразования матки и яичников. УЗИ также применяется для исследования органов мочевыделительной системы, например, почек и мочевого пузыря. Данный метод диагностики может назначаться при наличии у женщины болей в пояснице, внизу живота и паху, при подозрении на новообразования, а также при выявлении крови и эритроцитов в анализе мочи. С помощью ультразвукового исследования можно выявить мочекаменную болезнь, доброкачественные и злокачественные новообразования, а также воспалительные заболевания исследуемых органов (например, пиелонефрит, цистит). |
| Лапароскопия | Эндоскопический метод диагностики, применяемый для исследования органов брюшной полости и малого таза. Оптические инструменты при данной процедуре вводятся через отверстия в передней брюшной стенке. Лапароскопия бывает диагностической и лечебной. Во время проведения диагностической лапароскопии при необходимости она может перейти в лечебную. С помощью лапароскопии возможно обнаружить:
|
| Цистография | Рентгенологический метод исследования мочевого пузыря. Для диагностики органа в него предварительно вводят рентгеноконтрастное вещество. Введение вещества в мочевой пузырь может осуществляться через уретру, с помощью катетера или вводиться внутривенно (попадает в пузырь через почки). Цистография позволяет выявить:
Противопоказаниями для проведения цистографии являются воспалительные заболевания мочевыводящих путей в острой стадии, беременность, травмы уретры. |
| Цистоскопия | Эндоскопическое исследование, позволяющее осмотреть полость мочевого пузыря. Оптический инструмент вводится через уретру, что дополнительно позволяет осмотреть данный орган на наличие сужений, полипов и злокачественных образований. Обследуя мочевой пузырь с помощью цистоскопии возможно выявить:
Данный метод исследования назначается при наличии у пациента дизурических явлений, подозрении на новообразования (берется биопсия), а также при частых рецидивах (повторных обострениях) цистита. |
| Аноректальная и толстокишечная манометрия | Диагностический метод, позволяющий оценить давление в толстой и прямой кишке, работу анальных сфинктеров, а также моторику толстого кишечника. Исследование производится с помощью специального катетера с каналами либо катетера с баллоном. Через катетеры в орган поступает вода. Изменение давления в кишке передается через датчики в специальное устройство, которое оценивая показатели выдает результат исследования в виде графика. Основными показаниями для проведения аноректальной и толстокишечной манометрии являются:
|
| Колоноскопия | Эндоскопический метод диагностики, позволяющий исследовать толстую кишку. Колоноскопия производится с помощью специального оптического инструмента – колоноскопа (вводится в кишку через анус). Процедура может осуществляться как под местным, так и под общим обезболиванием. Проведение колоноскопии назначается в следующих случаях:
С помощью колоноскопии возможно обнаружить:
Перед проведением исследования за два – три дня пациенту назначается специальная диета с исключением газообразующих продуктов (например, свежие овощи и фрукты, черный хлеб, бобовые). Разрешается употреблять нежирные сорта мяса и рыбы в вареном виде, супы, белый хлеб. Накануне исследования следует исключить ужин, а в день проведения процедуры – завтрак. Также по назначению врача может быть предписан прием слабительных препаратов или выполнение клизмы. |
| Ректороманоскопия | Эндоскопический метод диагностики, позволяющий исследовать прямую и сигмовидную ободочную кишку. Показаниями для проведения процедуры являются подозрение на наличие доброкачественных или злокачественных новообразований в прямой или сигмовидной кишке, нарушение стула (запоры или поносы), а также хронические воспалительные процессы (например, парапроктит, сигмоидит). |
| Ирригоскопия | Рентгенологический метод исследования кишечника (как правило, толстой кишки) с помощью введения в него рентгеноконтрастного вещества. Показаниями для проведения ирригоскопии являются:
С помощью данного исследования возможно выявить:
|
Что делать при болях в паху у женщин?
Медикаментозное лечение
Данный вид лечения направлен на уменьшение или устранение клинических признаков заболевания, восстановление нарушенных функций организма и выздоровление пациента.
Медикаментозное лечение может быть:
- этиотропным, при котором лечение направлено на борьбу с причиной заболевания (например, назначение антибиотиков при инфекционно-воспалительных заболеваниях);
- патогенетическим, при котором лечение направлено на механизм развития заболевания (например, при недостаточной выработки прогестерона яичниками, назначается гормональная терапия);
- симптоматическим, при котором лечение направлено на снижение или устранение клинических признаков заболевания (например, при болях в паху назначаются обезболивающие препараты).
При лечении болей в паху, женщине могут быть назначены следующие группы препаратов:
- болеутоляющие препараты (анальгетики);
- спазмолитики;
- антибиотики;
- гормональная терапия.
| Наименование группы препаратов | Описание |
| Обезболивающие препараты (анальгетики) | Лекарственные средства, механизм действия которых направлен на устранение болезненных ощущений. Анальгетики делятся на две большие группы:
Ненаркотические анальгетики по действию слабее, нежели наркотические средства. Тем не менее, данная группа препаратов обладает рядом преимуществ. При их приеме не происходит угнетение дыхательного центра, формирования лекарственной зависимости и развития эйфории. Ненаркотические обезболивающие средства эффективно устраняют болевой синдром при воспалительных процессах, а также оказывают жаропонижающее и противовоспалительное действие. Принимать препараты данной группы рекомендуется дважды – трижды в день, по одной таблетке. Наркотические анальгетики назначаются при выраженном болевом синдроме. Данные препараты влияют на центральную нервную систему, тормозя проведение болевых импульсов в головной мозг. Прием наркотических средств уменьшает эмоциональную реакцию пациента на боль, увеличивает порог болевой выносливости, оказывает успокаивающее действие. У больного появляются чувство эйфории, исчезает тревога, страх боли. Данная группа препаратов может вызвать психическое и физическое привыкание, а также ряд других побочных эффектов, поэтому вид препарата, дозу, а также длительность лечения назначает врач индивидуально в зависимости от заболевания и выраженности болевого синдрома. |
| Спазмолитики | Группа лекарственных препаратов, механизмом действия которых является уменьшение или устранение спазма гладкой мускулатуры внутренних органов и сосудов. По действию спазмолитики делятся на:
При боли в паху, вызванной, например, почечной коликой при мочекаменной болезни, менструальным синдромом, женщине могут назначаться миотропные спазмолитические препараты (например, папаверин, дротаверин). Они снижают повышенную сократимость клеток, приводя к расслаблению мышцы, устранению спазма и, как следствие, снижению болезненных ощущений. |
| Антибиотики | Группа лекарственных средств, действие которых направлено на угнетение жизнедеятельности микроорганизмов. Антибиотики могут оказывать на бактерии бактерицидное (угнетая их жизнедеятельность) или бактериостатическое (останавливая их рост и развитие) действие. Данная группа препаратов эффективно применяется при лечении инфекционно-воспалительных заболеваний. Они могут назначаться при цистите, уретрите, эндометрите, цервиците, вагините, сигмоидите и других заболеваниях, способных привести к развитию боли в паху. По спектру действия антибиотики могут быть:
Перед проведением антибактериального лечения женщине назначается бактериологический анализ мочи или влагалищного секрета с выявлением возбудителя заболевания, а также определения его чувствительности к антибиотику. Женщине могут назначаться следующие основные группы антибиотиков:
Параллельно с приемом антибактериальных препаратов женщине также может быть назначен прием противогрибковых средств (например, флуконазол, кетоконазол). Это необходимо по причине того, что антибиотики могут негативно влиять на нормальную микрофлору кишечника и влагалища и привести к развитию грибковой инфекции. |
| Гормональная терапия | Данная терапия характеризуется применением препаратов, содержащих гормоны или их синтетические аналоги. По химической структуре гормоны делятся на следующие группы:
Женщинам для лечения гормональных заболеваний, вызывающих боли в паху (например, киста яичка), назначают применение половых гормонов. В зависимости от имеющихся нарушений могут быть назначены эстрогенные или гестагенные препараты. Эстрогенные препараты могут применяться, например, при нарушении работы яичников и бесплодии. Эстрогены противопоказаны при наличии у женщины:
Гестагены, в свою очередь, назначаются при эндометриозе, недостаточности желтого тела, маточных кровотечениях, альгодисменореи и других менструальных нарушениях. Вид препарата, дозу, а также длительность лечения назначает индивидуально лечащий врач. |
Хирургическое лечение
Хирургическое лечение используется в случае неэффективности консервативного лечения, а также при невозможности его проведения (например, полипы кишечника невозможно излечить медикаментозно, поэтому применяется оперативное вмешательство).
В зависимости от имеющегося заболевания, женщине может быть назначено проведение:
- лапароскопии;
- гистероскопии;
- колоноскопии;
- цистоскопии.
Лапароскопия
Процедура лапароскопии осуществляется под местным наркозом. На передней брюшной стенке производятся три прокола, через которые впоследствии вводят специальные инструменты. Используемые приборы обладают оптической системой, позволяющей фиксировать и передавать изображение исследуемого органа на монитор.
Первостепенно при лапароскопии производится диагностика, которая позволяет выявить причину вызывающую боль в паху, а также помогает оценить характер и степень патологического процесса. Во время процедуры обследуются органы малого таза, брюшина и связочный аппарат. В дальнейшем проведение процедуры позволяет перейти к лечению и по возможности устранить обнаруженную причину.
С помощью лапароскопии, возможно, произвести следующие лечебные манипуляции:
- удалить спайки;
- восстановить проходимость маточных труб;
- удалить плодное яйцо при внутриматочной беременности;
- удалить доброкачественные и злокачественные новообразования матки и яичников;
- устранить очаги эндометриоза;
- сделать перевязку маточных труб;
- удалить яичники, маточные трубы и матку;
- скорректировать аномалии строения матки (например, при двурогой матке).
Гистероскопия
Хирургическое лечение, с помощью которого возможно устранить некоторые патологические процессы в полости матки. Во время процедуры пациенту производится эпидуральная анестезия, затем через канал шейки матки врач вводит гистероскоп в полость органа. Для расширения стенок матки и улучшения визуализации в ее полость вводят углекислый газ или специальный раствор. При наличии в полости крови или гноя, введенный раствор также позволяет вывести содержимое наружу.
При гистероскопии возможно произвести следующие лечебные манипуляции:
- рассечь спайки;
- удалить подслизистую миому матки;
- удалить полипы;
- рассечь маточные перегородки;
- выполнить выскабливание слизистой при гиперплазии (чрезмерное утолщение слизистого слоя матки);
- остановить кровотечение;
- удалить остатки внутриматочной спирали.
Следует заметить, что в первые дни после проведения гистероскопии у женщины наблюдаются незначительные кровянистые выделения, которые вскоре самостоятельно проходят.
Колоноскопия
Малоинвазивное (малотравматичное) хирургическое лечение, производимое при помощи специального эндоскопического оборудования. Благодаря колоноскопии возможно осмотреть слизистую толстого кишечника и произвести некоторые лечебные манипуляции.
При проведении колоноскопии возможно:
- удалить полипы;
- удалить инородные тела;
- остановить кишечное кровотечение (например, коагулировать очаг кровотечения или ввести кровеостанавливающие препараты);
- удалить опухоль на ранней стадии.
Колоноскопия может производиться под местным или общим обезболиванием. Во время процедуры пациент ложится на спину или на левый бок. Оптический прибор вводится через анальное отверстие в толстую кишку, после чего производится нагнетание углекислого газа для расширения стенок органа и улучшения обзора. Лечебная процедура колоноскопии в среднем может длиться от пятнадцати до сорока пяти минут.
Следует заметить, что перед проведением колоноскопии женщине предписывается специальная подготовка, в которую входит соблюдение диеты и прием слабительных средств. За три дня до исследования следует исключить все продукты, богатые клетчаткой (например, свежие овощи и фрукты, бобовые, черный хлеб, грибы). В данный период рекомендуется употреблять мясо и рыбу в отварном виде, белый хлеб, бульоны. За день до процедуры женщине назначается прием слабительных средств (например, фортранс, дюфалак).
Цистоскопия
Эндоскопический метод хирургического лечения, характеризующийся введением в мочевой пузырь оптического прибора, с помощью которого возможно произвести некоторые лечебные манипуляции.
С помощью цистоскопии возможно:
- ликвидировать закупорку мочевого пузыря конкрементом при мочекаменной болезни;
- размельчить и удалить камни из пузыря;
- остановить кровотечение (например, при кровоточащем полипе);
- удалить доброкачественные и злокачественные (на ранней стадии) образования;
- ликвидировать стриктуру (сужение) мочеиспускательного канала.
Перед началом процедуры женщине необходимо провести тщательный туалет наружных половых органов. Во время цистоскопии пациент ложится на спину (возможно и в положении на боку) на специальное урологическое кресло. Хирургическое вмешательство может осуществляться под местным обезболиванием путем введения в мочеиспускательный канал анестетика (например, новокаин, лидокаин) или под общим наркозом.
Следует заметить, что после проведения цистоскопии у женщины в течение нескольких дней могут наблюдаться боль и жжение при мочеиспускании.
Физиотерапевтическое лечение
Совокупность естественных и преформированных физических факторов, оказывающих на организм лечебное действие. При болях в паху физиотерапия выступает чаще всего как вспомогательный метод лечения.
Несмотря на то, что физиотерапевтические методы лечения являются безопасными, не вызывают аллергических и побочных эффектов, их назначение и применение должно проходить под строгим наблюдением врача-физиотерапевта.
Физиотерапевтическое лечение определяется с учетом:
- возраста женщины;
- имеющегося заболевания;
- тяжести течения заболевания;
- общего состояния здоровья пациента.
При болях в паху могут назначать следующие методы физиотерапии:
- УВЧ (используются электромагнитные поля ультравысокой частоты);
- индуктотермия (воздействие на организм магнитным полем высокой частоты);
- магнитотерапия (воздействие на организм магнитного поля).
Данные методы могут применяться при:
- воспалительных заболеваниях мочевыводящих путей (например, уретрит, цистит, пиелонефрит);
- воспалительных заболеваниях половых органов (например, сальпингоофорит, эндометрит, цервицит, кольпит);
- менструальных нарушениях (например, альгодисменорея);
- воспалительных заболеваниях пищеварительной системы (например, колиты);
- послеоперационных ранах;
- травмах.
Данные физиотерапевтические методы эффективно помогают восстановить организм в посттравматический период, а также оказывают лечебное и профилактическое воздействие при хронических воспалительных заболеваниях.
При воздействии на организм, данные методы физиотерапии оказывают следующие лечебные эффекты:
- производят противовоспалительное действие;
- улучшают процесс заживления тканей;
- оказывают анальгезирующее действие;
- останавливают рост и развитие бактерий;
- улучшают обменные процессы;
- улучшают местное кровообращение.
Особенности болей паху у женщин

Почему возникают тянущие боли в паху у женщин?
Тянущие боли в паху у женщин могут наблюдаться при следующих заболеваниях:
- киста яичника;
- цервицит;
- генитальный пролапс.
Киста яичника
Представляет собой доброкачественное полостное образование, внутри которого находится жидкость. Основной причиной развития кисты считаются наличие у женщины гормональных нарушений.
Существуют следующие виды кист:
- фолликулярная киста
- киста желтого тела;
- эндометриоидная киста;
- дермоидная киста;
- цистаденомы.
При наличии у женщины кисты, как правило, наблюдаются болезненные ощущения внизу живота и в области паха тянущего и тупого характера. Помимо этого появляются нарушения менструального цикла в виде нерегулярных и болезненных менструаций.
Цервицит
Характеризуется воспалением слизистого слоя шейки матки. При поражении влагалищного сегмента шейки матки принято говорить о экзоцервиците, а при воспалении цервикального канала — о эндоцервиците.
При цервиците у женщины наблюдаются следующие симптомы:
- тянущие или тупые боли внизу живота и паховой области;
- мутные слизисто-гнойные выделения;
- болезненные ощущения во время полового акта;
- контактные кровянистые выделения;
- дизурические явления.
Однако следует заметить, что при хроническом течении заболевание часто протекает с мало выраженной симптоматикой. Так, например, у женщины выделения могут отсутствовать или наблюдаться в незначительном количестве, а дизурические симптомы и болезненные ощущения возникать лишь при обострении воспалительного процесса.
Генитальный пролапс
Характеризуется опущением или выпадением половых органов. Может наблюдаться у нерожавших, рожавших женщин и пожилых. Основной причиной развития генитального пролапса является уменьшение тонуса связочного аппарата.
Существуют пять степеней опущения внутренних половых органов:
- первая степень характеризуется частичным ослаблением тазовых мышц (наблюдается незначительное опущение стенок влагалища);
- вторая степень характеризуется выраженным ослаблением тазовых мышц (наблюдается опущение стенок влагалища, мочевого пузыря и передней стенки прямой кишки);
- третья степень характеризуется опущением матки, при этом шейка матки находится у входа во влагалище;
- четвертая степень характеризуется выходом шейки матки за границы входа во влагалище (наблюдается неполное выпадение матки);
- пятая степень характеризуется выпадением матки с выворотом стенок влагалища.
Первые степени опущения половых органов могут протекать у женщины бессимптомно. Позднее при выпадении влагалища и матки у женщины появляются жалобы на ощущение инородного тела, боли тянущего характера внизу живота, паху, поясничной и крестцовой области. Помимо этого в связи с участием в данном патологическом процессе таких органов как мочевой пузырь и прямая кишка, появляются нарушение мочеиспускания и акта дефекации.
Почему возникают ноющие боли в паху у женщин?
Что может болеть справа в паху у женщин?
Боли в паху справа могут возникать вследствие поражения таких органов как аппендикс, правый яичник, маточная труба, мочеточник.
Боль в паху справа могут вызвать следующие заболевания и патологические процессы:
- Аппендицит. Характеризуется воспалением червеобразного отростка. Воспалительный процесс развивается вследствие попадания в аппендикс патогенной флоры. Заболевание начинается остро с болевого синдрома. Изначально болезненные ощущения локализуются в эпигастральной области, затем через некоторое время спускаются в правую подвздошную область и отдают в поясничную и паховую область справа, а также ногу.
- Паховая грыжа. Заболевание, при котором наблюдается выпячивание брюшины в области пахового кольца. Грыжа может быть осложненной и неосложненной. При неосложненной грыже, располагающейся в правой паховой области, у женщины будут наблюдаться выпячивание и болезненные ощущения, которые будут усиливаться при физической нагрузке. Осложненная грыжа характеризуется ее ущемлением. При этом у больной появятся острая боль в паху справа, тошнота, рвота и нарушение стула.
- Киста яичника. Характеризуется развитием в яичнике полостного образования заполненного жидким содержимым. Основной причиной развития данного заболевания принято считать гормональные нарушения. При формировании кисты в правом яичнике у женщины наблюдаются тянущие болезненные ощущения в паху справа. Также могут отмечаться нарушения менструального цикла и бесплодие.
- Апоплексия яичника. Патологическое состояние, при котором наблюдается нарушение целостности ткани яичника с последующим развитием кровотечения в брюшную полость. Боль в паху справа может развиться, например, во время овуляции вследствие разрыва фолликула или гематомы желтого тела. Болезненные ощущения при этом будут носить острый характер, отдавать в прямую кишку и правую ногу. В большинстве случаев подобные боли проходят самостоятельно через некоторое время.
- Внематочная беременность. Характеризуется развитием беременности вне полости матки. В девяноста восьми – девяноста девяти процентах случаев развивается трубная беременность. Изначально у женщины наблюдаются такие же признаки, как и при нормально протекающей беременности. Позднее при развитии трубного аборта или разрыве трубы появляются выраженные боли внизу живота и в правой паховой области (если беременность развивалась в правой маточной трубе). Также у женщины могут наблюдаться кровянистые выделения и нарушение общего состояния.
- Мочекаменная болезнь. Заболевание, характеризующееся образованием камней в мочевыводящих путях. При проникновении конкремента в правый мочеточник наблюдается его обструкция, и у женщины развивается острый болевой приступ. Болезненные ощущения распространяются по ходу мочеточника и отдают в правую паховую область, промежность, внутреннюю часть бедра и прямую кишку.
Что может болеть слева в паху у женщин?
Боли в паху слева могут возникать вследствие поражения таких органов как сигмовидная кишка, левый яичник, маточная труба, мочеточник.
Развитие боли в паху слева могут спровоцировать следующие заболевания:
- Сигмоидит. Характеризуется воспалительным поражением слизистого слоя сигмовидной кишки. У женщины при данном заболевании наблюдаются выраженные боли в левой подвздошной области, которые иррадиируют (отдают) в поясницу, паховую область слева и ногу. Помимо этого отмечается нарушение стула, повышение температуры тела, общая слабость, снижение аппетита и массы тела.
- Киста яичника. Заболевание, при котором наблюдается образование полостного мешочка, наполненного жидким содержимым. При развитии кисты в левом яичнике у женщины отмечаются периодические тянущие боли внизу живота и левой паховой области, нарушение менструального цикла и бесплодие.
- Апоплексия яичника. Патологическое состояние, характеризующееся кровоизлиянием в брюшную полость вследствие нарушения целостности тканей яичника. Это может произойти, например, вследствие разрыва гематомы фолликула или желтого тела. При этом у женщины в случае развития апоплексии левого яичника возникает резкая выраженная боль внизу живота и паху слева.
- Внематочная беременность. Беременность, которая развивается вне полости матки. В большинстве случаев наблюдается развитие трубной беременности. Изначально в организме женщины наблюдаются такие же изменения, что и при маточной беременности. Если внематочная беременность своевременно не была выявлена, то имеется риск разрыва трубы или развития трубного аборта. У женщины при этом появятся внезапные выраженные боли на стороне поражения, то есть если беременность развилась в левой маточной трубе, то болезненные ощущения будут наблюдаться внизу живота и паховой области слева.
- Мочекаменная болезнь. Заболевание, при котором наблюдается образование конкрементов в мочевыводящих путях. Боль в паху слева при мочекаменной болезни может вызвать попадание камня в левый мочеточник, что приведет к его обструкции и развитию почечной колики. При этом у женщины разовьется выраженный болевой синдром, который будет наблюдаться в левой подвздошной и паховой области.
Почему возникают боли внизу живота и отдают в пах у женщин?
Почему болят паховые лимфоузлы у женщин?
Боль в паховых лимфатических узлах наблюдается при паховом лимфадените. Данное заболевание характеризуется воспалительным поражением лимфатических узлов.
Паховый лимфаденит может быть:
- первичным, при котором наблюдается изначальное поражение лимфатических узлов;
- вторичным, когда развивается вследствие первичного воспалительного процесса.
Существуют следующие причины развития пахового лимфаденита:
- инфекционно-воспалительные заболевания половых органов;
- злокачественные образования половых органов;
- травмы паха.
При паховом лимфадените у женщины будут наблюдаться следующие симптомы:
- увеличение размеров и уплотнение лимфатических узлов;
- гиперемия (покраснение) и отек кожи в области поражения;
- болезненные ощущения внизу живота и паховой области, усиливающиеся при физической нагрузке;
- повышение температуры тела;
- ухудшение общего состояния.
Существует две формы пахового лимфаденита:
- серозный лимфаденит;
- гнойный лимфаденит.
Серозный лимфаденит может лечиться консервативно, в то время как гнойный лимфаденит требует хирургического вмешательства.

Почему при мочеиспускании у женщины возникает боль в паху?
 Боль при мочеиспускании является дизурическим признаком, который наблюдается при поражении органов мочевыделительной и половой системы.
Боль при мочеиспускании является дизурическим признаком, который наблюдается при поражении органов мочевыделительной и половой системы.
Боль в паху при мочеиспускании наблюдается при следующих заболеваниях:
- цистит;
- рак мочевого пузыря;
- уретрит;
- рак уретры;
- кольпит.
Цистит
Является одним из самых часто встречающихся заболеваний мочевыделительной системы. Характеризуется воспалительным поражением слизистого слоя мочевого пузыря вследствие попадания в него инфекционных агентов.
Цистит может быть первичным и вторичным. Первичный цистит развивается вследствие непосредственного попадания микробной флоры в мочевой пузырь. У женщин в большинстве случаев развивается из-за анатомических особенностей уретры. В сравнении с мужским мочеиспускательным каналом женская уретра значительно короче и шире. Эта особенность облегчает проникновение инфекционных агентов восходящим путем в мочевой пузырь. Вторичный цистит, в свою очередь, развивается на фоне другого заболевания. Так, например, мочекаменная болезнь, а также доброкачественные или злокачественные новообразования могут привести к застою мочи в мочевом пузыре, что создаст благоприятные условия для развития воспалительного процесса.
При остром цистите у женщины наблюдаются учащение мочеиспускания, боли, рези и жжение во время мочеиспускания. В период менструации проявление данных признаков обостряется, а после ее окончания явления несколько стихают.
Следует заметить, что боли усиливаются в конце мочеиспускания. При этом наблюдается иррадиация (отражение) болезненных ощущений в паховую область, влагалище и наружные половые органы. Моча при цистите мутная, также может наблюдаться примесь крови.
Рак мочевого пузыря
Злокачественная опухоль, которая произрастает из клеток слизистого слоя мочевого пузыря. Точной причины развития данного заболевания на сегодняшний день не выявлено. Однако считается, что предрасполагающими факторами для его развития являются хронический цистит, курение, злокачественная опухоль в близлежащих органах, а также регулярный контакт с ядохимикатами.
Основными симптомами рака мочевого пузыря являются:
- наличие крови в моче;
- болезненные мочеиспускания;
- болезненные ощущения в лобковой и паховой областях.
Уретрит
Заболевание, при котором наблюдается воспалительное поражение слизистого слоя уретры. Уретрит может быть специфическим, когда заболевание вызывается специфическим возбудителем (например, хламидии) и неспецифическим, когда заболевание развивается вследствие патологического размножения бактерий, в норме обитающих на слизистых и коже.
При уретрите у женщины могут наблюдаться следующие клинические признаки:
- болезненные ощущения, рези и жжение при мочеиспускании;
- учащение количества мочеиспусканий;
- слизисто-гнойные выделения из уретры;
- чувство тяжести в паховой области;
- повышение температуры тела.
Рак уретры
Заболевание, характеризующееся патологическим разрастанием клеток слизистого слоя уретры. Точной причины вызывающей рак уретры на сегодняшний день не обнаружено.
Однако известны факторы увеличивающие риск развития данного заболевания:
- наследственный фактор;
- хронический уретрит;
- частые травмы уретры (например, при катетеризации);
- злокачественные образования мочевого пузыря;
- хронические инфекционные заболевания половых органов.
При раке мочеиспускательного канала у женщины могут наблюдаться боли в уретре, паху и промежности. Также во время мочеиспускания у больной отмечаются болезненные ощущения, жжение и рези. Из уретры может выделяться кровь в незначительном количестве. Также наблюдается увеличение паховых лимфатических узлов.
Кольпит
Заболевание, при котором наблюдается воспаление слизистого слоя влагалища вследствие проникновения в орган микробной флоры. Воспалительный процесс может локализоваться очагово или диффузно, вовлекая близлежащие органы, например, влагалищную часть шейки матки (цервицит) или вульву (вульвовагинит).
При кольпите у женщины могут наблюдаться следующие клинические признаки:
- выделения из влагалища серозно-гнойного характера;
- чувство жжения и зуда во влагалище и в области вульвы;
- боль и чувство жжения во время мочеиспускания;
- болезненные ощущения внизу живота и паху, которые могут усиливаться во время мочеиспускания.
Почему возникают боли в паху и пояснице у женщины?
 Боли в паху и пояснице у женщины могут наблюдаться при следующих заболеваниях:
Боли в паху и пояснице у женщины могут наблюдаться при следующих заболеваниях:
- сальпингоофорит;
- параметрит;
- цервицит;
- генитальный пролапс;
- мочекаменная болезнь.
| Наименование заболевания | Описание |
| Сальпингоофорит | Воспалительное заболевание, при котором поражаются маточные трубы и яичники. Развивается вследствие проникновения в органы патогенной флоры. Чаще всего распространение инфекции происходит восходящим путем из нижележащих органов, например, матки или влагалища. Изначально инфекционный процесс начинается в слизистом слое маточных труб (сальпингит), затем, при прогрессировании заболевания, процесс захватывает и яичники. При остром сальпингоофорите у женщины наблюдаются следующие симптомы:
|
| Параметрит | Заболевание, при котором происходит воспаление околоматочной клетчатки вследствие проникновения инфекционных агентов. Увеличить риск развития параметрита могут оперативные вмешательства на шейке матки, аборты, а также введение внутриматочной спирали. Симптомами параметрита являются:
|
| Цервицит | Заболевание, при котором наблюдается воспаление слизистой оболочки шейки матки. Развивается по причине проникновения в орган микробной флоры на фоне других воспалительных заболеваний половых органов (например, кольпит, эндометрит), а также вследствие разрывов шейки матки (например, во время родов). При остром цервиците у женщины наблюдаются следующие симптомы:
|
| Генитальный пролапс | Заболевание, при котором наблюдается опущение внутренних половых органов вследствие снижения тонуса тазовых мышц. В начальных стадиях опущение половых органов протекает практически бессимптомно. Позднее, при прогрессировании заболевания и развитии выпадения матки и влагалища, у женщин отмечаются дискомфорт и ощущение инородного тела в области промежности, боли тянущего характера внизу живота, паховой, поясничной и крестцовой областях. Также у больной наблюдаются нарушения мочеиспускания и акта дефекации. |
| Мочекаменная болезнь | Болезнь, при которой наблюдается образование камней в почках и мочевыводящих путях. Формирование конкрементов происходит вследствие нарушения обмена веществ. Факторами, повышающими риск развития мочекаменной болезни, являются потребление малого количества воды, воспалительные заболевания органов мочевой системы, наследственная предрасположенность, а также пассивный образ жизни. Мочекаменная болезнь протекает бессимптомно. Однако в случае, когда конкремент сдвигается с места и перекрывает просвет органа, у больного развивается почечная колика. Так, например, при попадании камня в мочеточник у женщины появится выраженная боль в пояснице, и по ходу мочеточника будет распространяться на низ живота, иррадиировать (отдавать) в паховую область и ногу. Также могут наблюдаться расстройство мочеиспускания (частое или редкое, болезненное мочеиспускание), тошнота и рвота. |
Почему возникают боли в паху и ноге?
Почему возникают боли в паху при беременности?
 Боль в паху при беременности может возникать на различных ее сроках и быть следствием физиологической перестройки организма в период беременности или же быть симптомом различных заболеваний.
Боль в паху при беременности может возникать на различных ее сроках и быть следствием физиологической перестройки организма в период беременности или же быть симптомом различных заболеваний.
Известно, что во время беременности у женщины наблюдается активное увеличение размеров матки вследствие роста и развития в ней плода. Матка, на более поздних сроках беременности становясь тяжелой, может вызывать растяжение связок, провоцируя тем самым развитие болезненных ощущений внизу живота и паховой области.
Другой физиологической причиной, приводящей к развитию боли в паху, является запор. Во время беременности гормональная перестройка организма, в частности увеличение гормона прогестерона, приводит к снижению перистальтики кишечника, что становится причиной развития у женщины запоров. При запорах у женщины отмечаются чувство дискомфорта или болезненные ощущения внизу живота слева, паху и прямой кишке. Также у беременной наблюдаются метеоризм, нарушение сна и снижение аппетита.
Боль в паху во время беременности может наблюдаться вследствие следующих заболеваний:
- Симфизит. Заболевание, развивающееся во время беременности и характеризующееся воспалительными изменениями в лонном сочленении. При симфизите у женщины наблюдается расхождение лобкового симфиза. Точной причины развития данного заболевания на сегодняшний день не установлено. Однако считается, что большую роль в его развитии играет недостаток кальция в организме беременной. Симптомами заболевания являются боли в лобковой и паховой области, усиливающиеся при движении и разведении бедра. Беременной становится тяжело подниматься по лестнице, появляется хромота и болезненные ощущения в пояснице.
- Инфекционно-воспалительные заболевания. Наличие инфекционно-воспалительных заболеваний мочеполовых органов во время беременности приводит к развитию болей в паховой области. Так, например, данный симптом может наблюдаться при кольпите, цервиците, цистите.
- Внематочная беременность. Беременность, развивающаяся вне полости матки. В большинстве случаев встречается трубная беременность, при которой наблюдается рост и развитие плода в маточной трубе. Изначально внематочная беременность протекает так же, как и маточная беременность. Однако если она не была вовремя диагностирована, беременность прерывается в виде трубного аборта или разрыва маточной трубы. У женщины при этом появляются выраженные боли внизу живота и паховой области, на стороне поражения, отдающие в прямую кишку. Также отмечаются кровянистые выделения, слабость, бледность кожных покровов.
Боль в яичниках — причины, симптомы и что делать?
источник