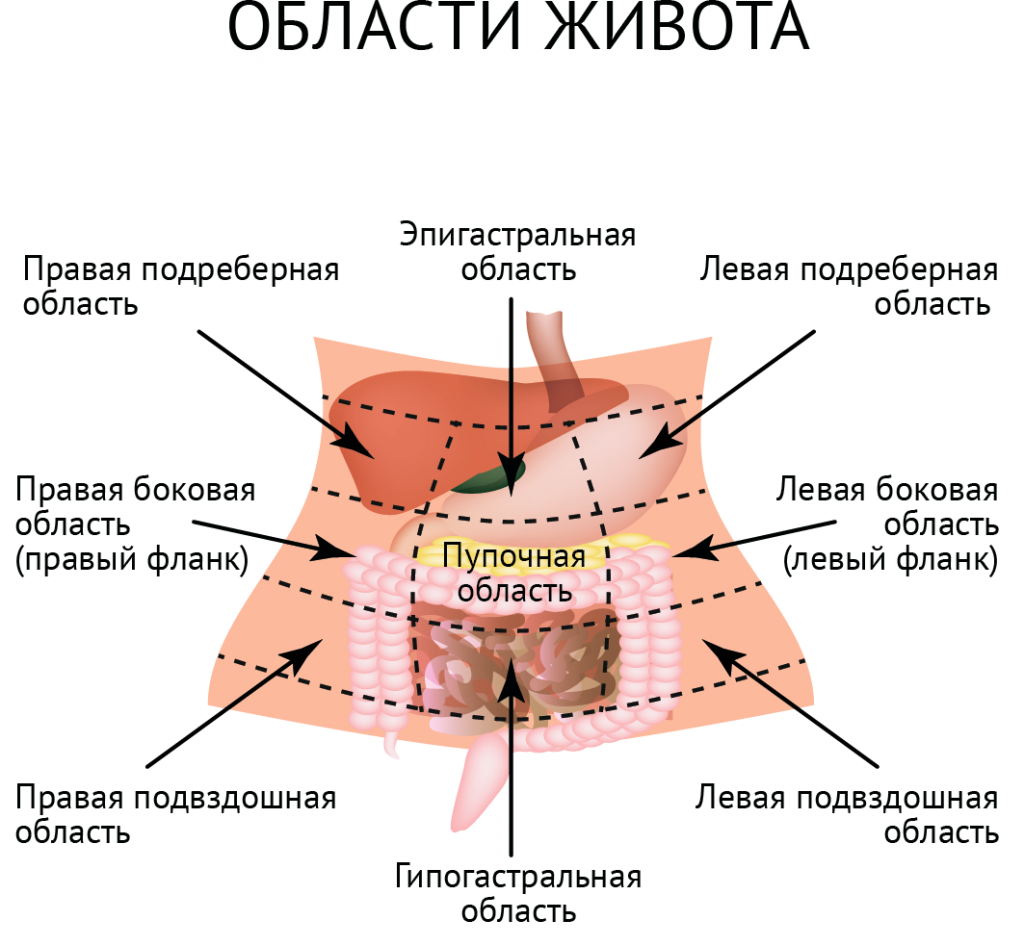
Боли в животе. Диагностические исследования

Диагностические исследования
В первую очередь при острых болях в животе делают общий анализ крови и мочи. Следует подчеркнуть, что на ранних стадиях кровотечения показатель гематокрита, как правило, находится в пределах нормы даже при значительной кровопотере, поскольку для наступления равновесия между объемами внутри-и внесосудистой жидкости требуется несколько часов.
Известно, что количество лейкоцитов периферической крови не является точным показателем острой хирургической патологии органов брюшной полости. При обследовании больных, подвергавшихся эксплоративным хирургическим вмешательствам при подозрении на аппендицит, было обнаружено, что у больных с аппендицитом или другой хирургической патологией в среднем содержание лейкоцитов в крови больше, чем у больных с нехирургическими заболеваниями, однако у значительного числа пациентов обеих групп количество лейкоцитов было меньше 10х10 9/л. С другой стороны, у 55% больных с нехирургической патологией содержание лейкоцитов превышает 10х10 9/л.
Инфекционное заболевание мочевого тракта может подтвердить анализ мочи. При мочекаменной болезни в моче обычно обнаруживаются эритроциты, хотя это и не является обязательным признаком. При подозрении на внематочную беременность необходимо сделать анализ мочи на человеческий хориогонадотропин.
Исследование амилазы крови производят при подозрении на панкреатит, однако при выраженном панкреатите концентрация амилазы может оставаться в пределах нормы; обычно это бывает при обширном поражении поджелудочной железы. Многие другие острые заболевания органов брюшной полости, например холецистит, ишемия кишечника, перфорация и непроходимость кишечника, также вызывают повышение уровня сывороточной амилазы.
Содержание амилазы в моче может быть повышено на фоне нормального уровня сывороточной амилазы. Таким образом, повышение уровня амилазы при большом количестве заболеваний снижает диагностическую ценность этого показателя.
Рентгенографию органов брюшной полости следует производить в двух положениях: лежа и стоя так, чтобы можно было определить границу между газом и жидкостью.
Уровни газа и жидкости свидетельствуют о механической кишечной непроходимости, но, кроме того, они могут наблюдаться при паралитической кишечной непроходимости и других заболеваниях органов брюшной полости.
Свободный газ в брюшной полости при прободении полых органов лучше заметен на рентгенограммах грудной клетки, выполненных в вертикальном положении. Кальцификация в области поджелудочной железы свидетельствует о хроническом панкреатите. Усиление рентгеноконтрастности большой поясничной мышцы может наблюдаться при массивном кровоизлиянии или образовании абсцесса. Следует обратить внимание на наличие камней в желчном пузыре, червеобразном отростке и мочеточниках.
Рентгенография показана не всем пациентам с болями в животе. Больному с угрожающим заболеванием органов брюшной полости следует произвести срочную эксплоративную операцию без опасных отсрочек, неизбежных при выполнении дополнительных исследований.
Кроме того, как отмечалось ранее, у большинства пациентов с острыми болями в животе серьезные заболевания отсутствуют, и выполнение рутинного рентгенологического исследования не оправдано. Нередко внимательное обследование и последующее тщательное клиническое наблюдение за состоянием больного позволяют избежать значительных материальных затрат на выполнение многочисленных рентгенограмм.
Роль специальных рентгенологических методов исследования в диагностике острого живота ограничена. Для подтверждения диагноза камней в мочеточнике, поставленного на основании анамнеза, результатов физикального обследования и исследования мочи, может использоваться внутривенная пиелография.
Исследования с использованием бария при острых болях в животе проводить не рекомендуется, поскольку это небезопасно в случае перфорации органа и, кроме того, затрудняет выполнение последующих неотложных диагностических процедур, например ультразвукового исследования или ангиографии. Ультразвуковое исследование может помочь в обнаружении камней желчного пузыря и обладает рядом преимуществ, поскольку является безопасным, простым и не требует введения контрастного вещества.
Для диагностики закупорки пузырного протока все чаще используется радиоизотопное сканирование желчных путей, которое является более ценным показателем наличия острого холецистита, чем обнаружение камней в желчном пузыре, так как в последнем случае возможно бессимптомное течение. Внутривенная холангиография в настоящее время фактически не используется.
При подозрении на эмболию или тромбоз брыжеечной артерии выполняют артериографию. Диагностика ишемии кишечника, случаи которой распознаются все чаще в связи с увеличением контингента пожилых больных, представляет значительные трудности. Опять-таки предварительное использование бария препятствует выполнению артериографии.
При подозрении на разрыв аневризмы брюшной аорты необходимость в этой процедуре отпадает и лучшим способом диагностики в этом случае является неотложная лапаротомия.
Лапароскопию считают ценным диагностическим методом исследования, особенно у женщин при отсутствии аменореи, когда бывает трудно отличить аппендицит от заболеваний органов малого таза. Однако данное исследование не получило распространения при диагностике острых болей в животе, в. том числе я у женщин.
Отличить аппендицит от заболеваний органов малого таза можно на основании комбинированных хирургических и гинекологических методов, а иногда — с помощью дополнительного ультразвукового исследования тазовых органов или бариевой клизмы.
Исследование с бариевой клизмой может помочь в диагностике, если во время него обнаруживаются дефекты наполнения слепой кишки, свидетельствующие об увеличении аппендикса. Отрицательные стороны любого исследования с использованием бария при оценке острого живота следует учесть перед назначением этой процедуры.
Эндоскопическое исследование верхнего отдела желудочно-кишечного тракта несомненно повышает точность диагностики пептических язв. К сожалению, эта процедура неприятна для больного и требует больших материальных затрат. Нередко в случаях острой пептической язвы поначалу лечение проводят симптоматически, а через 48—72 ч после стабилизации состояния пациента диагноз ставят на основании рентгенологического исследования с использованием бария.
В редких случаях в области дивертикула Меккеля обнаруживаются атипичные клетки слизистой оболочки желудка, избирательно накапливающие определенные радиоактивные изотопы. Это исследование может применяться в случаях рецидивирующих болей в животе неясной этиологии.
источник
Боль в животе
Поделиться
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Исследование слизистой оболочки верхнего отдела желудочно-кишечного тракта с возможностью выполнения биопсии или эндоскопического удаления небольших патологических образований.
Неинвазивный высокочувствительный и высокоспецифичный тест, рекомендуемый для использования в целях диагностики и подтверждения эрадикации инфекции Helicobacter pylori. Helicobacter pylori (H. pylori) – мелкие спиралевидные бактерии, которые инфицируют желудок человек.
Ультразвуковое сканирование печени, позволяющее оценить структуру органа, выявить изменения паренхимы (ткани органа) и другие патологические изменения.
Фермент, участвующий в расщеплении углеводов. Амилаза — гидролитический фермент, разлагает крахмал и гликоген до мальтозы. Амилаза образуется преимущественно в слюнных железах и поджелудочной железе, поступает затем соответственно в полость рта или просвет двенадцатиперстной кишки и уч.
Исследование, позволяющее оценить состояние и диагностировать патологию поджелудочной железы.
Сканирование внутренних органов брюшной полости для оценки его функционального состояния и наличия патологии.
Включает в себя определение общей концентрации лейкоцитов крови и процентного соотношения основных субпопуляций лейкоцитов. В результате автоматизированного подсчёта лейкоцитарной формулы гематологический анализатор выделяет 5 субпопуляций лейкоцитов: нейтрофилы, лимфоциты, моноциты, эозинофилы и б.
Боли в области всего живота и справа ниже пупка – только скорая помощь.
Если причина таких болей – кишечная колика, то вначале назначают спазмолитики, которые ослабляют или устраняют спазмы гладкой мускулатуры внутренних органов, внутримышечно и/или внутривенно. Затем проводят лечение основного заболевания, вызвавшего колику (колика – не диагноз, а симптом!), вплоть до хирургического вмешательства, если колика сопровождает непроходимость кишечника. Если причина болей – пищевое отравление, могут назначить внутривенную инфузионную терапию, чтобы возместить потерю жидкости с рвотой или поносом, иногда антибиотики, кишечные антисептики.
Боли в эпигастральной области
Если причина боли – хеликобактерный гастрит, как основной фактор риска развития рака желудка, или язвенная болезнь, вызванная Helicobacter pylori, врач-гастроэнтеролог назначает лекарственные препараты для борьбы с микроорганизмом.
Для лечения дискинезии желчевыводящих путей врач может назначить спазмолитики и желчегонные средства (только при отсутствии камней в желчном пузыре). Желчнокаменная болезнь служит показанием к удалению желчного пузыря.
Боли в области всего живота
Для лечения острого панкреатита необходима тщательно подобранная врачом многокомпонентная терапия, постоянное наблюдение за пациентом, иногда – в стационаре.
При остром аппендиците требуется удаление воспаленного червеобразного отростка – аппендэктомия.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
источник
Боли в животе
Как обследоваться, чтобы не пропустить серьезное заболевание

Боль в животе может возникать при состояниях, требующих немедленного вызова скорой. В других случаях экстренная медицинская помощь не обязательна — вы можете обследоваться сами или обратиться к участковому терапевту. Дополнительные симптомы и локализация боли подскажут, какие анализы сдать и как срочно нужно вмешательство врача.
Пальпация
При интенсивных болях в любой части живота в первую очередь положите больного на спину и ощупайте живот. Если поверхность живота твердая — практически как доска — это опасный признак (защитное рефлекторное напряжение мышц). Еще один важный симптом — если боль усиливается не при надавливании рукой на живот, а при резком отведении давящей руки от его поверхности. Оба этих симптома свидетельствуют о крайне опасном состоянии под названием «острый живот». Оно объединяет внутренние кровотечения, заворот кишок и перитонит — воспаление брюшины. Все это — повод для обращения за скорой медицинской помощью.
Читайте также:
Лекарства от боли в желудке
Если при боли в животе участилось сердцебиение, возникла одышка, бледность, появился обильный пот или снизилось давление, врача тоже надо вызывать немедленно — это признаки серьезного кровотечения. Не стоит заниматься самолечением и при многократной рвоте и судорогах.
Лабораторные анализы

Если состояние не очень тяжелое, можно начать обследоваться самостоятельно. Начать надо с общего анализа крови, особенно при сочетании боли с повышением температуры и жидким стулом. Изменения числа лейкоцитов, лейкоцитарной формулы и скорости оседания эритроцитов покажут, есть ли воспаление и чем оно вызвано — бактериями или вирусами. Кроме того, ОАК может подтвердить или опровергнуть подозрение на аппендицит.
При тупых тянущих болях справа под ребрами под подозрением оказывается печень. Дополнительные признаки — потемнение мочи и обесцвечивание кала, тошнота, отвращение к еде. Тут необходим биохимический анализ крови на билирубин и желчные пигменты, ферменты АСАТ и АЛАТ, щелочную фосфатазу.
Боли ниже грудины, особенно отдающие в левую часть живота, свойственны болезням поджелудочной железы. Характерны также опоясывающие боли и неприятные ощущения в области левой лопатки. В такой ситуации полезен биохимический анализ крови на амилазу.
Фиброгастродуоденоскопия

Причиной боли в животе могут быть болезни желудка, двенадцатиперстной кишки и кишечника. Если у человека в прошлом были какие-нибудь проблемы с этими органами, необходимо проведение ФГДС и (для кишечника) колоноскопии. Они покажут гастрит, язвенную болезнь, новообразования — особенно если проводилось взятие кусочка ткани для анализа (биопсия).
ФГДС может сопровождаться рН-метрией — оценкой количества соляной кислоты в желудочном соке. Оно меняется при воспалениях и при онкозаболеваниях. Исследуется состояние моторики, т. е. движений желудка и кишечника. Иногда пища может «двигаться в обратном направлении», попадая из кишечника в желудок или из желудка в пищевод. При этом часто возникают изжога, отрыжка с желчью или остатками непереваренной пищи.
Визуализационные методики
Преимуществом УЗИ являются безвредность и дешевизна. Метод позволяет оценить структуру и размеры органов, состояние их кровоснабжения. Кроме того, под аббревиатурой «УЗИ ОБП» скрывается осмотр сразу нескольких органов: печени, желчного пузыря, поджелудочной и селезенки. Косвенно будут оценены состояние желудка и двенадцатиперстной кишки.
МРТ делает возможным детальное исследование структуры органов. Однако некоторые люди с трудом переносят нахождение в закрытых томографах, а аппараты открытого типа дают изображение худшего качества. Недостатком КТ является воздействие на организм рентгеновских лучей, а преимуществом — открытый аппарат и меньшая длительность исследования.
Таким образом, при составлении плана обследования надо следовать общему принципу — от простых методов к более сложным. Кроме того, необходимо понимать: наиболее вероятные «виновники» боли в животе принимают участие в обмене веществ. Поэтому если вы решили сдавать анализы самостоятельно, то начинать лучше всего с анализов крови, которые, несмотря на свою относительно невысокую стоимость, бывают очень информативны.
источник
Не всегда гастроскопия. Обследование при болях в животе
Болит живот? К какому доктору идти? Какое исследование — самое лучшее в определении причин этих болей? И есть ли вообще «лучшее»?
Специально для читателей нашего сайта мы организовали консилиум по методам диагностики при болях в животе со специалистами «Клиника Эксперт» Курск.
Гастроэнтеролог: Сошникова Наталья Витальевна
— Живот может болеть по самым разным причинам. Наталья Витальевна, расскажите, как понять, что боль в животе, вероятно, связана с неполадками в сфере желудочно-кишечного тракта?
Если причина кроется в проблемах желудочно-кишечного тракта, то, помимо болей могут быть и другие симптомы. Среди них:
Эти дополнительные признаки при заболеваниях органов пищеварения бывают не всегда. Например, при остром процессе может быть только боль.
— К врачу какой специальности необходимо обратиться при обнаружении у себя любых отклонений со стороны желудочно-кишечного тракта?
Если в лечебном учреждении есть гастроэнтеролог — тогда к нему. Если нет — к хирургу или терапевту. По показаниям могут подключаться и другие специалисты, так как болезней органов пищеварительной системы множество.
— Что входит в комплекс обследований пациента при подозрении на заболевания ЖКТ?
Первичный скрининг включает:
— УЗИ органов брюшной полости (подробнее о подготовке к УЗИ брюшной полости можно прочитать здесь);
— общий и биохимический анализ крови.
По их результатам доктор решает, нужны ли углублённые исследования или нет.
Боитесь проходить гастроскопию? Прочитайте наш материал по теме: Где раздобыть смелость, чтобы решиться? Гастроскопия – без страха!
— Существует единый стандарт обследования пациентов с болями в животе, вызванных болезнями желудочно-кишечного тракта или в каждом конкретном случае комплекс диагностики подбирается индивидуально?
В стандарт входят исследования, о которых я упоминала выше. Если есть необходимость, в каждом конкретном случае могут назначаться и другие обследования. Например, анализ кала на скрытую кровь, консультации смежных специалистов и т.д.
Специалист КТ: исполняющий обязанности заведующего отделением лучевой диагностики Строков Роман Александрович
— Роман Александрович, в каких ситуациях при болях в животе без компьютерной томографии не обойтись? Когда показан этот метод исследования?
На практике первым будет УЗИ. Если полученных с его помощью результатов недостаточно или же причина жалоб остаётся невыясненной, тогда применяются более сложные методы — такие, как компьютерная и магнитно-резонансная томография.
КТ наиболее часто помогает в диагностике таких патологий, как острый калькулёзный холецистит, острый панкреатит, аневризма брюшного отдела аорты, мочекаменная болезнь (при ней также возможны боли в животе), хроническая ишемия кишечника. Кроме того, эту диагностику могут назначать для обнаружения:
— воспалительных заболеваний кишечника (в том числе — острого аппендицита);
— осложнений и исходов воспалительных процессов поджелудочной железы;
— некоторых новообразований органов брюшной полости.
— КТ – это самостоятельная диагностика или для того, чтобы картина была полной, пациенту необходимо пройти другие методы обследования желудочно-кишечного тракта?
Всё зависит от конкретной клинической ситуации. Бывает так, что для постановки диагноза проведения компьютерной томографии бывает достаточно. Но возможны и случаи, что она — как и в принципе любой вид диагностики — используется для дополнения другого метода исследования.
Усиленное газообразование в кишечнике может
снижать информативность ультразвукового
исследования органов брюшной полости
Врач УЗИ: Зотолокин Сергей Владимирович
— Сергей Владимирович, как УЗ-исследование может помочь при выявлении причин болей в животе?
УЗИ — один из ведущих методов, с помощью которого можно ответить на целый ряд диагностических вопросов. Принципиальным отличием, например, от гастроскопии является то, что мы обследуем «плотные» органы (печень, поджелудочная железа, селезёнка и ряд других), а не трубчатые и не содержащие преимущественно или только воздух.
Ультразвуковое исследование может обнаруживать признаки воспалительных процессов, новообразований, камни в желчном пузыре, почках и ряд других.
— Существует ли УЗИ-обследование желудка? Насколько оно информативно?
В литературе оно описано, однако на практике малоприменимо из-за низкой информативности. Если, например, в желудке имеется большая опухоль, заметить её мы сможем. При небольших образованиях, воспалительных процессах диагностическая ценность УЗИ применительно к желудку минимальная.
— В каких ситуациях УЗИ не даст чёткой картины состояния желудочно-кишечного тракта?
Такое возможно, например, если:
— УЗИ применяется для оценки органов, для которых оно не предназначено в силу его ограничений как метода диагностики;
— на пути ультразвуковой волны находится газ (например, в кишечнике).
Врач-эндоскопист: Калинина Юлия Николаевна
— Юлия Николаевна, зачем нужна гастроскопия? Когда она назначается и что выявляет?
Она применяется для ранней диагностики заболеваний верхних отделов желудочно-кишечного тракта — пищевода, желудка, двенадцатиперстной кишки (например, гастритов, эрозивно-язвенных и опухолевых поражений).
Её назначают при различных симптомах:
Человек может пройти это обследование и по собственной инициативе, без направления доктора.
— В каких ситуациях гастроскопия малоинформативна и не может помочь выявить причину боли в животе?
Это возможно тогда, когда причиной, источником болей не являются пищевод, желудок, двенадцатиперстная кишка, поскольку этот метод предназначен именно для обследования этих органов. В отношении других органов он не даст необходимой диагностической информации.
— Может ли капсульная эндоскопия заменить обычную гастроскопию?
Нет. Во-первых, капсулой нельзя никак управлять во время её движения по пищеварительной трубке. В частности, в желудке она — чисто статистически — может не «увидеть» какие-то патологические образования. Во-вторых (и это принципиальное ограничение метода), при капсульной эндоскопии нельзя взять кусочек ткани на гистологическое исследование.
Применительно к брюшной полости МРТ
имеет ограничения при оценке полых органов
Специалист МРТ: исполняющий обязанности заведующего отделением лучевой диагностики Строков Роман Александрович
— Роман Александрович, как магнитно-резонансная томография помогает гастроэнтерологам в установлении диагнозов пациентам с болями в животе?
МРТ способна обнаруживать многие патологии воспалительной, опухолевой природы, камни в желчевыводящих путях и т.д.
Но, несмотря на то, что этот метод хорошо выявляет изменения паренхиматозных, плотных органов, он имеет ограничения при оценке полых органов брюшной полости.
Во многих случаях МРТ помогает разрешить вопросы, которые остались, например, после проведения УЗИ.
— Состояние каких органов желудочно-кишечного тракта может оценить при проведении магнитно-резонансной томографии врач МРТ-диагностики?
В первую очередь это паренхиматозные органы брюшной полости (печень, поджелудочная железа, селезёнка), окружающая их клетчатка, лимфатические узлы, крупные сосуды. Косвенно оценивается состояние полых органов (кишечника, желудка): прерогатива в диагностике их заболеваний принадлежит эндоскопическим методам.
Исполняющий обязанности заведующего отделением лучевой диагностики: Строков Роман Александрович
— Из рассмотренных нами методов диагностики причин боли в животе какой самый информативный?
Если говорить о сумме ситуаций, когда метод наиболее информативен, то это МРТ. Однако всегда нужно помнить, что в зависимости от органа, заболевания и его стадии, индивидуальных особенностей клинической ситуации первенство может быть у разных методов.
Метод(ы) исследования должен выбирать доктор
Гастроэнтеролог: Сошникова Наталья Витальевна
— Наталья Витальевна, вам, как врачу-гастроэнтерологу, достаточно только инструментальных методов обследования желудка для того, чтобы установить диагноз пациенту?
Нет. Важны ещё и лабораторные исследования. Например, с их помощью можно установить факт наличия микроорганизма Helicobacter pylori (H. pylori), играющего значимую роль в развитии определённой формы гастрита, эрозивно-язвенных поражений и рака желудка.
Также нужно помнить, что инструментальные методы диагностики позволяют оценить строение, структурные изменения органа, тогда как лабораторные дают возможность изучить его функции.
— Может ли пациент самостоятельно разобраться в многообразии диагностики патологий желудка и выбрать подходящий именно ему метод или это должен делать врач?
Метод(ы) исследования должен выбирать доктор, так как один и тот же симптом может свидетельствовать о разных заболеваниях и органах. Например, если болит верхняя половина живота, то дело может быть не только в желудке. Назначит ли при этом доктор гастроскопию, УЗИ, КТ, МРТ и т.д., либо их сочетание, будет зависеть от его диагностических предположений.
источник
Диагностика боли в животе

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
При наличии острых интенсивных болей в животе перед врачом общей практики стоит задача не столько установления нозологического диагноза, сколько незамедлительной оценки степени неотложности заболевания и потребности в ургентной хирургической помощи. Решение этого вопроса — прерогатива хирурга, но ориентировочное заключение делается врачом общей практики. Если неотложность ситуации не является очевидной, требуется установить предположительный диагноз, оказать помощь и наметить план дополнительных диагностических мероприятий, возможных в амбулаторных условиях или в стационаре, судя по состоянию больного.
Решение этих вопросов должно, прежде всего, проводиться на основании расспроса и физикального обследования.
При расспросе больного должны быть поставлены следующие вопросы:
- когда возникла боль в животе, их продолжительность;
- как развивалось заболевание — внезапно или постепенно;
- каковы возможные причины болей — недоброкачественная пища, травма, прием медикаментов, предшествующие заболевания органов брюшной полости, грудной клетки, позвоночника;
- каковы локализация, иррадиация и распространенность болей в животе (локальные, диффузные);
- каковы интенсивность и характер болей в животе: острые, тупые, коликообразные, кратковременные, длительные, постоянные и др.;
- какие имеются сопутствующие симптомы: повышение температуры, рвота, понос, задержка стула и отхождение газов.
При объективном обследовании следует оценить общее состояние больного: положение в постели и поведение, лицо, язык, окраску кожных покровов, частоту дыхания и пульса, артериального давления; провести аускультацию легких, сердца, сосудов. При исследовании живота нужно определить его конфигурацию, размеры, участие в акте дыхания, болезненность, мышечное напряжение, перитонеальные симптомы, шумы перистальтики. Следует использовать мягкую, осторожную пальпацию, применяя более рациональные приемы, например, симптом Щеткина-Блюмберга можно заменить легкой перкуссией живота, а выявление мышечной защиты — покашливанием. Расспрос и объективное исследование позволяют отличить висцеральные боли от заболевания полых органов, соматические — от раздражения париетальной брюшины.
При обследовании больного должны использоваться диагностические методы, которые обеспечивали бы достаточную надежность, т. е. достоверность результатов с позиций чувствительности и специфичности метода; малый риск для больного, малые затраты времени. Последнее особенно важно в неотложных ситуациях. Этим требованиям отвечают, прежде всего, детальный расспрос и объективное исследование, которые считаются более ценными по сравнению с любыми инструментальными и лабораторными исследованиями и, в большинстве случаев, решают диагноз или определяют тактику ведения больного.
Основными, наиболее информативными методами дополнительного обследования таких больных в настоящее время считаются эндоскопические (с возможной биопсией), ультразвуковые и лабораторные исследования. К последним относятся общий анализ крови (лейкоцитоз!), кровь на амилазу, щелочную фосфатазу, сахар, билирубин. Рентгеновские исследования чаще дают только вероятные данные, и поэтому их лучше использовать по специальным показаниям: при подозрении на механический илеус (чувствительность метода 98 %), перфорацию полого органа (60 %), камни (64 %) — принимаются во внимание только положительные результаты.
На основании проведенного клинического обследования больного с острой болью в животе возможны 3 альтернативных решения:
- срочная госпитализация;
- плановая госпитализация;
- амбулаторное наблюдение и обследование.
Срочной госпитализации в хирургическое отделение подлежат в первую очередь все больные с признаками перитонита, кишечной непроходимости или мезентериального тромбоза. Затем следуют больные с тяжелыми затяжными или рецидивирующими болями, особенно с признаками воспаления и/или сердечно-сосудистыми нарушениями, в том числе с подозрением на острый аппендицит, холецистит, панкреатит.
Остальные больные имеют меньшую степень «неотложности», подлежат плановой госпитализации, обычно в терапевтические отделения, или, как и при хронических болях, обследуются амбулаторно. К этой группе относятся больные с желчно- или мочекаменной болезнью, острым гастроэнтеритом, внеабдоминальными заболеваниями, которые могут обусловливать острые боли, но не острый живот.
Для предотвращения многих ненужных исследований важное значение имеет учет анамнестических сведений, позволяющих разграничить органическую и функциональную патологию кишечника.
В пользу органического заболевания свидетельствуют быстрое развитие симптомов и их прогрессирование. При синдроме раздраженного кишечника достоверно чаще, чем при органических заболеваниях, наблюдается возникновение поносов или просто учащенных дефекаций при появлении болей, а также видимое вздутие живота. На границе достоверности такие симптомы, как чувство полноты в животе, неполного опорожнения, слизь в кале. Учет этих признаков помогает установить диагноз улиц молодого и среднего возраста. У лиц пожилого возраста всегда требуется полное гастроэнтерологическое обследование в соответствии с данными анамнеза и осмотра.
Дифференциальная диагностика функциональной и органической патологии кишечника
источник
Боль в верхней части живота – к какому врачу обращаться? Какие анализы и обследования может назначить врач при боли в верней части живота?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
К какому врачу обращаться при боли в верхней части живота?
Боль в верхней части живота может провоцироваться различными причинами и сигнализировать о неотложном состоянии или о хроническом заболевании. В связи с этим, в зависимости от сопутствующих боли в животе симптомов, необходимо обращаться к врачам разных специальностей, в компетенцию которых входит диагностика и лечение подозреваемой патологии, являющейся причинным фактором болевого синдрома. Более того, в некоторых случаях при боли в животе следует обращаться к врачу не в плановом порядке в поликлинику, а вызывать «Скорую помощь» и госпитализироваться в стационар для получения квалифицированной помощи, необходимой для спасения жизни. Ниже мы сначала укажем, при сочетании боли в животе с какими симптомами следует вызывать «Скорую помощь». Затем укажем, к врачам каких специальностей нужно обращаться при болях в верхней части живота, в зависимости от сопутствующей симптоматики.
 Итак, на фоне болей в верхней части живота необходимо вызывать «Скорую помощь» и госпитализироваться в больницу в следующих случаях:
Итак, на фоне болей в верхней части живота необходимо вызывать «Скорую помощь» и госпитализироваться в больницу в следующих случаях:
- Когда боль в верхней части живота острая, кинжальная, очень сильная, сочетается с учащенным сердцебиением, снижением артериального давления, холодным липким потом, втягиванием живота вовнутрь с последующим сильным напряжением мышц брюшного пресса (живот как доска), очень плохим общим самочувствием (подозревается прободная язва желудка или двенадцатиперстной кишки).
- Когда боль в верхней части живота острая, сильная, сочетающаяся с тошнотой, однократной рвотой, одышкой, ощущением сердцебиения или перебоев в работе сердца, повышением артериального давления (подозревается нетипичная форма инфаркта миокарда).
- Когда боли по всей верхней части живота острые, режущие или кинжальные, распространяющиеся на бока, под лопатки, в позвоночник, в поясницу, под ключицы, сочетающиеся с тошнотой и неоднократной рвотой без облегчения, синюшностью лица и тела (иногда и ног), кровоизлияниями в кожу в виде пятен неправильной формы по бокам, кровоизлияниями в виде точек вокруг пупка и на ягодицах (подозревается острый панкреатит или панкреонекроз).
- Когда боль локализуется с правой стороны вверху живота прямо под ребрами, носит схваткообразный характер (то схватит, то отпустит), отдает под правую ключицу и под правую лопатку, уменьшается приемом спазмолитиков (Но-Шпа, Дротаверин, Дюспаталин и др.), сочетается с тошнотой, одно-двукратной рвотой без облегчения, возможно с пожелтением кожи и слизистых оболочек (подозревается печеночная колика или обтурационная желтуха).
- Когда боль локализуется справа под ребрами, имеет схваткообразный характер (попеременно схватывает-отпускает), продолжается в течение нескольких часов, на короткий промежуток снимается приемом спазмолитиков (Но-Шпа, Дюспаталин), но быстро возвращается вновь, сочетается с ознобом, вялостью, слабостью, головной болью (подозревается острый холецистит).
- Когда боль ощущается вверху живота справа или слева, отдает под ключицу и под лопатку на стороне боли, носит различный характер (ноющий, острый, распирающий и т.д.), усиливается при кашле, чихании, смехе, глубоком дыхании, сочетается с вялостью, слабостью, головной болью, высокой температурой тела, ознобом (подозревается поддиафрагмальный абсцесс).
- Когда сильные боли вверху живота ощущаются с правой стороны, распространяются под лопатку и ключицу, заставляют человека постоянно вскакивать с постели, так как усиливаются в положении лежа, сочетаются с частым пульсом, снижением артериального давления, бледностью кожи и слизистых, холодным липким потом (подозревается разрыв печени).
- Когда острая сильная боль ощущается в левой верхней части живота, отдает в левую лопатку и ключицу и сочетается с сине-черным пятном в области пупка, учащением сердцебиений, снижением давления, холодным потом (подозревается разрыв селезенки).
- Когда сильная боль ощущается в правой или левой верней части живота, сочетается с высокой температурой тела, ознобом, одышкой, покраснением лица, румянцем на правой половине лица (подозревается пневмония).
- Когда сильная боль возникает вверху живота справа или слева, ощущается при нормальном дыхании, вследствие чего человек старается дышать часто и неглубоко, сочетается с сухим кашлем (подозревается плеврит).
- Когда сильная боль ощущается вверху живота справа, отдает в плечо, усиливается при давлении на нижние ребра, поворотах туловища в сторону, глубоком дыхании, сочетается с вялостью, слабостью, повышением температуры тела, пожелтением кожи и слизистых оболочек, ознобом, похолоданием ног, метеоризмом, тошнотой, поносом, учащенным сердцебиением (подозревается гнойно-воспалительный процесс в печени, например, абсцесс печени, нагноение кисты печени и т.д.).
- Когда боль тупого или колюще-режущего характера ощущается вверху живота слева, возможно отдает в левую лопатку, ключицу, поясницу, грудную клетку и «под ложечку», может сочетаться с ощущением тяжести в левой верхней части живота, недомоганием, слабостью, головокружением, учащенным сердцебиением, одышкой, повышенной температурой тела, ознобом, поносом/запором, метеоризмом, тошнотой, рвотой (подозревается абсцесс или инфаркт селезенки).
- Когда в верхней половине живота посередине, как правило, после напряжения мышц брюшного пресса (чихания, кашля, натуживания и т.д.) появляется сильная боль, которая усиливается при попытке ощупать это место и сочетается с видимым выпячиванием на животе (подозревается ущемление грыжи белой линии живота).
Выше мы описали ситуации, когда при боли вверху живота нужно обращаться за срочной медицинской помощью. Ниже мы укажем, к врачам каких специальностей нужно обращаться в плановом порядке при болях вверху живота в сочетании с другими симптомами.
 Если человека беспокоит постоянная грызущая или ноющая боль в верхней части живота «под ложечкой», разливающаяся в стороны, не связанная с приемом пищи, наиболее сильная и заметная в ночные часы, сочетающаяся с резким ухудшением общего самочувствия (слабость, вялость, низкая работоспособность, похудение и т.д.), отсутствием аппетита, отвращением к мясной пище, возможно с рвотой кровью или кофейной гущей, то подозревается рак желудка. В таком случае необходимо обращаться к врачу-онкологу (записаться).
Если человека беспокоит постоянная грызущая или ноющая боль в верхней части живота «под ложечкой», разливающаяся в стороны, не связанная с приемом пищи, наиболее сильная и заметная в ночные часы, сочетающаяся с резким ухудшением общего самочувствия (слабость, вялость, низкая работоспособность, похудение и т.д.), отсутствием аппетита, отвращением к мясной пище, возможно с рвотой кровью или кофейной гущей, то подозревается рак желудка. В таком случае необходимо обращаться к врачу-онкологу (записаться).
Также к врачу-онкологу необходимо обращаться при подозрении на рак поджелудочной железы, который проявляется такими симптомами, как сверлящие или грызущие сильные боли в любой точке верхней части живота, отдающие в поясницу и позвоночник, наиболее часто появляющиеся по ночам, сочетающиеся с ощущением тяжести в верхней половине живота, тошнотой, отсутствием аппетита, отрыжкой воздухом, метеоризмом, частыми приступами печеночной колики на фоне отсутствия желчнокаменной болезни.
Обязательно следует посетить врача-онколога при подозрении на рак или метастазы в печени, которые проявляются такими симптомами, как ноющие постоянные боли в правой верхней части живота прямо по ребрами, недомогание, общая слабость, отсутствие аппетита, тошнота, рвота, тяжесть в области правого подреберья, субфебрильная температуры тела (не выше 37,5 o С), потеря веса, желтушность кожи, хорошо видимая сеточка кровеносных сосудов под кожей, возможно отеки на ногах или варикозное расширение вен пищевода.
Если взрослый или ребенок ощущает боли в верхней части живота слева, которые сочетаются с ангиной, увеличением практически всех лимфатических узлов с отеком тканей вокруг них, желтушностью кожи и склер глаз, потемнением мочи, потерей аппетита, метеоризмом, поносом, высокой температурой, слабостью, головной болью, ломотой в мышцах, иногда не зудящими высыпаниями на коже в виде пятен и пузырьков, то подозревается инфекционный мононуклеоз. В таком случае необходимо обращаться к врачу-инфекционисту (записаться).
Также к врачу-инфекционисту необходимо обращаться, если взрослый или ребенок страдает от симптомов малярии. Данная инфекция имеет характерное течение в виде приступов. Приступ начинается с сильного озноба, сочетающегося с тошнотой, головными болями и болями в мышцах, бледной «гусиной» кожей с похолоданием конечностей (так, что они приобретают синеватую окраску). Через 1 – 2 часа озноб прекращается и резко повышается температура тела до очень высоких цифр – 40-41 o С, одновременно кожа и глаза краснеют, кожный покров становится сухим, появляется жажда, потемнение мочи, потеря аппетита, метеоризмом, слабость, головная боль, боль в верхней части живота (чаще справа и слева). Из-за температуры возможен бред, судороги, обмороки. Через 5 – 8 часов температура тела нормализуется, происходит сильное потоотделение (постель и одежда становятся насквозь мокрыми), что и означает окончание приступа малярии. Такие приступы могут повторяться каждые 3 – 4 дня.
Если в верхней левой части живота имеются несильные тянущие, ноющие или распирающие боли или же просто ощущение тяжести/дискомфорта, которое сочетается с длительной постоянно субфебрильной температурой тела не выше 37,5 o С, сильной потливостью по ночам, слабостью, одышкой, непроходящим кашлем с отделением мокроты или без, постоянным розовым румянцем на лице, то подозревается туберкулез. В таком случае следует обращаться к врачу-фтизиатру (записаться).
Если человека беспокоят боли в верхней части живота, преимущественно слева, сочетающиеся с желтоватой окраской кожного покрова и слизистых оболочек, рвотой, потемнением мочи, головокружениями, головными болями, ломкостью ногтей и волос, сонливостью, сниженным аппетитом, метеоризмом, потливостью, кровотечениями, легким образованием синяков, частыми инфекционно-воспалительными заболеваниями, то подозревается заболевание крови (рак крови, гемолитическая анемия). В таком случае необходимо обращаться к врачу-гематологу (записаться).
Если человек периодически ощущает тупые ноющие боли вверху живота «под ложечкой», которые возникают или усиливаются при физическом напряжении, натуживании во время дефекации, смехе, кашле, чихании и т.д., возможно сочетаются с видимым выпячиванием на передней брюшной стенке, расстройствами пищеварения (быстрая насыщаемость, изжога, метеоризм, запоры и т.д.), то подозревается грыжа белой линии живота. В таком случае необходимо обращаться к врачу-хирургу (записаться).
Если человека беспокоят боли в верхней части живота посередине или справа, которые могут иметь любой характер (ноющие, колющие, стреляющие, тупые, постоянные или приступообразные), никак не связаны с приемом пищи, зато очевидно усиливаются при физическом напряжении и утихают после отдыха, сочетаются с болями в грудном отделе позвоночника и между лопаток, а также ощущением сдавления спины как в тисках, то подозревается остеохондроз. В таком случае необходимо обращаться к врачу-неврологу (записаться) или вертебрологу (записаться).
 Боли в верхней части живота в большом числе случаев обусловлены заболеваниями органов пищеварительного тракта, при которых необходимо обращаться к врачу-гастроэнтерологу (записаться) или терапевту (записаться). Ниже мы приведем перечень случаев, когда при боли в верхней части живота необходимо обращаться именно к гастроэнтерологу или терапевту:
Боли в верхней части живота в большом числе случаев обусловлены заболеваниями органов пищеварительного тракта, при которых необходимо обращаться к врачу-гастроэнтерологу (записаться) или терапевту (записаться). Ниже мы приведем перечень случаев, когда при боли в верхней части живота необходимо обращаться именно к гастроэнтерологу или терапевту:
- Боли в верхней части живота ощущаются «под ложечкой», носят тупой, ноющий характер, усиливаются либо через некоторое время после приема пищи (0,5 – 2 часа), либо на голодный желудок (по ночам), могут сочетаться с чувством переполнения желудка после еды, запорами или поносами, изжогой, отрыжкой кислым или тухлым, тошнотой, приносящей облегчение рвотой. При подобном сочетании симптомов подозревается гастрит либо язвенная болезнь желудка или двенадцатиперстной кишки.
- Боль в верхней части живота ощущается справа чуть ниже ребер, носит постоянный колющий или схваткообразный тупой, ноющий характер (волнообразное хватание-отпускание), обычно возникает после погрешностей в диете (употребления жареного, жирного, пряного и т.д.), стресса, тряской езды или физической нагрузки, распространяется под правую ключицу и лопатку, сочетается с отрыжкой воздухом, чередованием поносов и запоров, изжогой, горечью во рту, метеоризмом. При подобном симптомокомплексе подозревается хронический каменный или бескаменный холецистит. Необходимо знать, что при хроническом течении процесса следует обращаться к гастроэнтерологу или терапевту, а при обострении или осложнении холецистита (желчной колике, обтурационной желтухе) следует вызывать «Скорую помощь» и госпитализироваться в хирургическое отделение больницы.
- Когда сильная интенсивная боль ощущается в верхней части живота «под ложечкой» и справа или «под ложечкой» и слева, а иногда и по всей верхней части живота (справа, слева и в середине), носит режущий, сверлящий, рвущий характер, отдает в позвоночник, в ключицу и под лопатку на стороне поражения, усиливается в положении лежа, уменьшается в позе сидя с наклоном туловища вперед и прижатыми к животу ногами, наименее интенсивная на голодный желудок, усиливающаяся к вечеру и ослабляющаяся к утру, сочетающаяся с усиленным слюноотделением, отрыжкой воздухом или пищей, тошнотой, рвотой, метеоризмом, отвращением к жирному, плохим аппетитом, стеатореей (жирный сероватый кал, сильно прилипающий к стенкам унитаза и плохо смывающийся), иногда сильным исхуданием из-за соблюдения диеты. При подобном симптомокомплексе подозревается хронический панкреатит. Важно знать, что при хроническом панкреатите следует обращаться к гастроэнтерологу или терапевту, а при приступе острого панкреатита (когда боли очень сильные, нестерпимые и сочетаются с резким ухудшением самочувствия) необходимо вызывать «Скорую помощь» и госпитализироваться в хирургическое отделение больницы.
- С правой стороны верхней части живота (под ребрами) ощущается дискомфорт, тяжесть или сильные распирающие, колющие, режущие схваткообразные боли, сочетающиеся с пожелтением кожного покрова и слизистых (желтизна может варьировать – от еле заметного желтоватого оттенка до ярко шафранного или бронзового), с сосудистыми звездочками на верхней части тела (плечи, руки, грудь), варикозным расширением вен пищевода, геморроем, отеками нижней части тела (ноги, живот), сильной утомляемостью, апатией, раздражительностью, сонливостью, головными болями, тошнотой, метеоризмом, отрыжкой горьким, горьким привкусом во рту, чередованием поносов и запоров, субфебрильной температурой не выше 37,5 o С, покраснением ладоней, легким образованием синяков. При подобной симптоматике подозревается патология печени (гепатит, цирроз, жировой гепатоз и т.д.). Соответственно, в первую очередь при подозрении на патологию печени необходимо обращаться к врачу-гастроэнтерологу или терапевту, который после постановки диагноза, в случае отсутствия необходимых навыков лечения, может направить человека к гепатологу (записаться) (например, при циррозе) или инфекционисту (при вирусных гепатитах В и С). В принципе, при подозрении на заболевания печени люди, проживающие в крупных городах, могут сразу обращаться к гепатологу в специализированное медицинское учреждение.
- Когда человек ощущает тяжесть, давление или распирающие, ноющие боли в верхней части живота «под ложечкой» и/или справа под ребрами, которые сочетаются с тошнотой, отрыжкой, метеоризмом, ощущением горечи во рту. При подобном симптомокомплексе подозреваются доброкачественные опухоли печени (гемангиома, аденома и др.). Так как опухоль не злокачественная, то при появлении признаков ее наличия следует обращаться к врачу-гастроэнтерологу или терапевту, который откорректирует работу органа, чтобы человек не страдал от неприятной симптоматики, и в нужное время направит к хирургу для решения вопроса о необходимости и возможности удаления опухолевого образования.
Какие анализы и обследования может назначить врач при боли в верней части живота?
 Мы рассмотрим, какие анализы и обследования может назначить врач при боли в верхней части живота при плановом обращении в поликлинику, так как именно в таких ситуациях первостепенное значение имеет обследование для постановки правильного диагноза. И именно в случаях плановых визитов к врачу, когда заболевание не острое, не угрожающее жизни, необходимо относительно большое количество диагностических тестов, чтобы выявить и характер патологических изменений в тканях, и отличить друг от друга патологии со сходными клиническими симптомами.
Мы рассмотрим, какие анализы и обследования может назначить врач при боли в верхней части живота при плановом обращении в поликлинику, так как именно в таких ситуациях первостепенное значение имеет обследование для постановки правильного диагноза. И именно в случаях плановых визитов к врачу, когда заболевание не острое, не угрожающее жизни, необходимо относительно большое количество диагностических тестов, чтобы выявить и характер патологических изменений в тканях, и отличить друг от друга патологии со сходными клиническими симптомами.
Рассматривать перечни анализов и обследований, которые может назначить врач при экстренном обращении по поводу боли в верхней части живота, мы не будем, так как в этом нет никакого смысла. Ведь в таких экстренных случаях врач может ограничиваться минимальным набором диагностических тестов (анализ крови, анализ мочи, рентген (записаться), УЗИ (записаться)), которые позволяют ему в сочетании с имеющейся яркой симптоматикой поставить верный диагноз в короткие сроки и начать необходимое для спасения жизни лечение.
Рак желудка
- Общий анализ крови (записаться);
- Биохимический анализ крови (записаться);
- Анализ кала на скрытую кровь;
- Анализ крови на онкомаркеры (СА 19-9, СА 72-4, РЭА, СА 242, ПК-М2) (записаться);
- Гастроскопия (записаться) с забором биопсии (записаться) для гистологического исследования;
- Рентген грудной клетки (записаться);
- Рентген желудка (записаться);
- УЗИ брюшной полости (записаться);
- Томография (мультиспиральная компьютерная или позитронно-эмиссионная) брюшной и грудной полости.
При подозрении на рак желудка в настоящее время обычно сразу назначают гастроскопию с забором биопсии для гистологического исследования. Результат гистологии считается окончательным диагнозом, так как данное исследование позволяет отличить доброкачественную опухоль от злокачественной и определить вид рака. После гастроскопии с гистологией для выявления метастазов врач назначает УЗИ, рентген и томографию брюшной и грудной полости, а для оценки общего состояния организма – анализы крови (общий и биохимический). Анализ кала на скрытую кровь обычно назначается для выявления скрытого и несильного кровотечения из раковой опухоли. Онкомаркеры диагностического значения не играют, когда проводится гастроскопия с гистологией, но определение их уровня назначают для последующего контроля эффективности лечения. Рентген желудка для диагностики рака в настоящее время назначают редко, так как этот метод позволяет только выявить опухоль, но не дает сведений о ее злокачественности или доброкачественности.
Рак поджелудочной железы
 Если человека беспокоят сверлящие, грызущие боли в верхней части живота, распространяющиеся в поясницу и позвоночник, чаще всего появляющиеся в ночное время, сочетающиеся с тошнотой, отсутствием аппетита, отрыжкой воздухом, метеоризмом, ощущением тяжести вверху живота, частыми приступами печеночной колики при отсутствии желчнокаменной болезни, то врач подозревает рак поджелудочной железы и назначает следующие анализы и обследования:
Если человека беспокоят сверлящие, грызущие боли в верхней части живота, распространяющиеся в поясницу и позвоночник, чаще всего появляющиеся в ночное время, сочетающиеся с тошнотой, отсутствием аппетита, отрыжкой воздухом, метеоризмом, ощущением тяжести вверху живота, частыми приступами печеночной колики при отсутствии желчнокаменной болезни, то врач подозревает рак поджелудочной железы и назначает следующие анализы и обследования:
- Общий анализ крови;
- Биохимический анализ крови (общий белок, белковые фракции, мочевина, креатинин, билирубин (записаться), холестерин, мочевая кислота, глюкоза, АсАТ, АлАТ, щелочная фосфатаза, амилаза, липаза и др.);
- Ионограмма крови (калий, натрий, кальций, хлор);
- Анализ крови на онкомаркеры (СА 19-9, СА 242, СА 72-4, СА 125, ПК-М2 и РЭА);
- Копрологический анализ кала;
- УЗИ органов брюшной полости;
- Эндоскопическое УЗИ брюшной полости с забором биопсии для гистологического исследования;
- Томография (компьютерная, магнитно-резонансная (записаться) или позитронно-эмиссионная) брюшной полости;
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ).
При подозрении на рак поджелудочной железы врач в первую очередь для оценки общего состояния организма назначает общий и биохимический анализы крови, ионограмму и копрологический анализ кала. Далее с целью выявления опухолевого образования обычно назначают УЗИ брюшной полости, и если по его результатам выявляют опухоль, то обследование продолжают с целью оценки размеров, локализации, характера роста новообразования, метастазов, состояния ближайших лимфоузлов и т.д. Для этого может назначаться томография, эндоскопическое УЗИ с забором биопсии или ретроградная холангиопанкреатография (записаться). Выбирается тот метод, который может быть произведен в условиях конкретного медицинского учреждения. Оптимальным является эндоскопическое УЗИ с забором биопсии, так как результат гистологического изучения биопсийного материала позволяет точно определить и характер (доброкачественная или злокачественная), и тип опухоли. На втором месте стоит томография, которая позволяет выявлять даже очень небольшие новообразования и метастазы. Наконец, ретроградная холангиопанкреатография стоит на последнем месте, но не из-за ее низкой информативности, а из-за высокого риска осложнений, которые могут возникать при выполнении этого исследования. Анализ крови на онкомаркеры обычно назначается для того, чтобы в последующем по их уровню контролировать эффективность применяемой терапии и, в случае необходимости, своевременно менять схему лечения.
Рак или метастазы в печени
Если человека беспокоят постоянные ноющие боли вверху живота справа, сочетающиеся с недомоганием, общей слабостью, отсутствием аппетита, тошнотой, рвотой, тяжестью в правом подреберье, субфебрильной температурой тела не выше 37,5 o С, похудением, желтушностью кожи, видимой сеткой сосудов под кожей, иногда отеками на ногах или варикозным расширением вен пищевода, то подозревается рак или метастазы в печени, и врач назначает следующие анализы и обследования:
- Общий анализ крови;
- Анализ крови на общее число тромбоцитов (записаться);
- Биохимический анализ крови (общий белок, белковые фракции, мочевина, креатинин, билирубин, холестерин, АсАТ, АлАТ, щелочная фосфатаза, амилаза, липаза и др.);
- Ионограмма крови (калий, натрий, кальций, хлор и др.);
- Коагулограмма крови (АЧТВ, ПТИ, МНО, ТВ, фибриноген и др.) (записаться);
- Анализ крови на онкомаркеры (АФП, СА 19-9, ПК-М2 РЭА);
- УЗИ органов брюшной полости;
- Биопсия тканей печени (записаться) для гистологического исследования;
- Томография (компьютерная или магнитно-резонансная) органов брюшной полости;
- Сцинтиграфия печени;
- Селективная целиакография;
- Спленопортография;
- Ирригоскопия (записаться);
- Колоноскопия (записаться);
- Эзофагогастродуоденоскопия;
- УЗИ органов малого таза (записаться), предстательной железы (записаться) и почек (записаться);
- Рентген легких (записаться);
- Экскреторная урография (записаться).
При подозрении на злокачественное новообразование в печени врач, в первую очередь, назначает анализы крови для оценки общего состояния организма, а также УЗИ брюшной полости. Под контролем УЗИ производится забор биопсии для гистологии, результат которой и станет окончательным ответом о типе опухоли и о том, имеет место рак печени или метастазы в печень. Далее, если выявлен рак печени, назначается томография, результаты которой дополняют данные УЗИ и позволяют более точно оценить морфологические характеристики новообразования и окружающих тканей (а именно, размер, форму, расположение, кровоток, увеличенность лимфатических узлов, наличие метастазов и т.д.). В большинстве случаев на этом обследование заканчивается, так как все необходимые данные получены. Но для получения дополнительных сведений об опухоли, которые больше представляют собой научный, нежели клинический интерес, при раке печени могут назначать сцинтиграфию, селективную целиакографию и спленопортографию.
Если же по результатам УЗИ и гистологии выявлены метастазы в печени, для поиска первичной злокачественной опухоли назначают ирригоскопию, колоноскопию, эзофагогастродуоденоскопию, УЗИ органов малого таза, почек и простаты, рентген легких и экскреторную урографию.
Инфекционный мононуклеоз
Малярия
Если у человека имеются приступы лихорадки, повторяющиеся каждые 3 – 4 дня, то подозревается малярия. Приступ этого заболевания начинается с озноба, продолжающегося 1 – 2 часа и сочетающегося с тошнотой, головными болями и болями в мышцах, бледной «гусиной» кожей с похолоданием конечностей. Озноб сменяется резким повышением температуры тела до 40-41 o С, покраснением кожи и глаз, появлением жажды, метеоризма, болей вверху живота слева и/или справа, потемнением мочи. Лихорадка держится 5 – 8 часов, после чего температура нормализуется и выделяется проливной пот, на чем и завершается приступ малярии. Если у человека имеются подобные симптомы, то врач назначает следующие анализы:
- Микроскопия толстой капли крови;
- Исследование на малярийный плазмодий мазка крови;
- Анализ крови на наличие антител к малярийному плазмодию методами РИФ, ИФА, РНГА.
Микроскопия толстой капли крови позволяет выявить возбудителя малярии (малярийный плазмодий), и подсчитать их количество. Исследование мазка крови на плазмодий позволяет установить вид плазмодия и стадию шизогонии. Таким образом, эти два анализа позволяют с точностью диагностировать малярию. Анализы на антитела к малярийному плазмодию считаются вспомогательными тестами, обладающими меньшей информативностью и ценностью по сравнению с микроскопией толстой капли и мазка крови, поэтому их назначают крайне редко (больше для научных целей, нежели практических).
Туберкулез
 Если у человека вверху живота слева присутствуют тянущие, ноющие, распирающие боли или просто ощущение дискомфорта/тяжести, которые сочетаются с постоянной субфебрильной температурой тела не выше 37,5 o С, обильным потоотделением ночью, слабостью, непроходящим дольше трех недель кашлем с отделением мокроты или без, розовым румянцем на лице, то врач подозревает туберкулез и назначает следующие анализы и обследования:
Если у человека вверху живота слева присутствуют тянущие, ноющие, распирающие боли или просто ощущение дискомфорта/тяжести, которые сочетаются с постоянной субфебрильной температурой тела не выше 37,5 o С, обильным потоотделением ночью, слабостью, непроходящим дольше трех недель кашлем с отделением мокроты или без, розовым румянцем на лице, то врач подозревает туберкулез и назначает следующие анализы и обследования:
- Общий анализ крови;
- Общий анализ мочи;
- Микроскопия откашливаемой мокроты (если таковая имеется);
- Проба Манту (записаться);
- Диаскинтест (записаться);
- Квантифероновый тест (записаться);
- Анализ крови, мокроты, бронхиальных смывов, лаважной жидкости или мочи на микобактерии туберкулеза методом ПЦР;
- Исследование промывных вод с бронхов;
- Рентген грудной клетки;
- Флюорография грудной клетки (записаться);
- Компьютерная томография;
- Бронхоскопия со сбором лаважа (записаться);
- Торакоскопия (записаться);
- Биопсия легких (записаться) или плевры.
Сначала врач назначает общий анализ крови и мочи для оценки состояния организма человека. Далее, если откашливается мокрота, то назначается ее микроскопия с целью выявления микобактерий туберкулеза. Затем для выявления характерных изменений в легких назначается либо рентген грудной клетки, либо флюорография (записаться), либо компьютерная томография (производится какое-либо одно исследование в зависимости от технических возможностей учреждения). Далее с целью выявления присутствия микобактерий туберкулеза в организме человека врач назначает либо пробу Манту, либо диаскинтест, либо квантифероновый тест (производится только один тест, который может произвести лечебное учреждение). Если имеется техническая возможность, то для выявления микобактерий туберкулеза в организме назначается анализ крови, мокроты, бронхиальных смывов, лаважной жидкости или мочи методом ПЦР. Как правило, на этом диагностика туберкулеза завершается, так как в большинстве случаев указанные тесты позволяют поставить диагноз.
Однако если выявить туберкулез не удалось, и не удалось с точностью опровергнуть его наличие, то назначается исследование промывных вод с бронхов и бронхоскопия/торакоскопия. Если же и эти дополнительные методы не позволяют однозначно подтвердить или опровергнуть туберкулез, то назначается биопсия легких и плевры.
Заболевание крови (рак крови, гемолитическая анемия)
 Когда человека беспокоят боли вверху живота, в основном слева, которые сочетаются с желтоватой окраской кожей и слизистых оболочек, рвотой, потемнением мочи, головокружением, головными болями, ломкостью ногтей и волос, сонливостью, отсутствием аппетита, метеоризмом, кровотечениями, частым и легким образованием синяков, частыми и длительно текущими инфекционно-воспалительными заболеваниями, то врач подозревает заболевание крови (рак крови, гемолитическая анемия) и назначает следующие анализы и обследования:
Когда человека беспокоят боли вверху живота, в основном слева, которые сочетаются с желтоватой окраской кожей и слизистых оболочек, рвотой, потемнением мочи, головокружением, головными болями, ломкостью ногтей и волос, сонливостью, отсутствием аппетита, метеоризмом, кровотечениями, частым и легким образованием синяков, частыми и длительно текущими инфекционно-воспалительными заболеваниями, то врач подозревает заболевание крови (рак крови, гемолитическая анемия) и назначает следующие анализы и обследования:
- Общий анализ крови;
- Количество тромбоцитов в крови;
- Общий анализ мочи;
- Биохимический анализ крови (общий белок, белковые фракции, мочевина, креатинин, холестерин, билирубин, мочевая кислота, С-реактивный белок, бета2-микроглобулин, АсАТ, АлАТ, ЛДГ, амилаза, щелочная фосфатаза, липаза и т.д.);
- Ионограмма крови (кальций, калий, натрий, хлор, магний);
- Коагулограмма (АЧТВ, ПТИ, МНО, ТВ, фибриноген и др.);
- Проба Кумбса (записаться);
- Взятие костного мозга (пункция) (записаться) с последующим приготовлением мазков и подсчетом различных клеток;
- Трепанобиопсия (забор костного мозга с кусочком кости) (записаться);
- Рентген костей скелета (записаться) и черепа (записаться);
- УЗИ лимфатических узлов (записаться) и органов брюшной полости;
- Мультиспиральная компьютерная или магнитно-резонансная томография лимфатических узлов, органов брюшной и грудной полости (записаться).
Когда подозревается заболевание крови, в первую очередь, врач всегда назначает общий и биохимический анализы крови, ионограмму и коагулограмму крови, подсчет количества тромбоцитов в крови и общий анализ мочи. На основании этих анализов врач определяет, о какой именно группе заболеваний крови идет речь – об анемии или о раке. Далее, если по первоочередным анализам выявлена анемия, врач назначает пробу Кумбса, УЗИ печени (записаться) и селезенки, а также пункцию костного мозга, на основании результатов которых выставляется окончательный диагноз.
Если же по первоочередным анализам выявлен рак крови, то врач назначает пункцию костного мозга и трепанобиопсию для выявления вида лейкоза. После этого с целью выявления повреждений в различных органах и тканях дефектными кровяными клетками назначается рентген костей скелета и черепа, УЗИ лимфатических узлов и брюшной полости, а также томография лимфоузлов, брюшной и грудной полостей.
Грыжа белой линии живота
Когда вверху живота «под ложечкой» имеются тупые ноющие боли, возникающие или усиливающиеся при физическом напряжении (например, натуживании, смехе, кашле, чихании и т.д.), иногда сочетающиеся с видимым выпячиванием на животе, расстройством пищеварения, врач подозревает грыжу белой линии живота и назначает следующие обследования:
- Рентген желудка с контрастом;
- Эзофагогастродуоденоскопия;
- УЗИ выпячивания или брюшной полости;
- Магнитно-резонансная томография брюшной полости.
Обычно назначаются все четыре вышеуказанных исследования, так как они необходимы для уточнения того, какие именно органы или их части оказались в грыжевом мешке.
Остеохондроз
Когда боль вверху живота локализуется посередине или справа, носит разнообразный характер (ноющие, колющие, стреляющие, тупые, постоянные или приступообразные и т.д.), не имеет связи с приемами пищи или голодом, усиливается при физическом напряжении, ослабляется после отдыха, сочетается с болями в грудном отделе позвоночника и между лопаток, ощущением сдавливания спины тисками, то врач подозревает необычное проявление остеохондроза, и для его выявления назначает рентген (записаться) либо компьютерную томографию позвоночника (записаться).
Гастрит, язвенная болезнь желудка или двенадцатиперстной кишки
 Когда в верхней части живота «под ложечкой» ощущаются тупые, ноющие боли, усиливающиеся через 0,5 – 2 часа после еды или на голодный желудок, сочетающиеся с запорами или поносами, ощущением переполнения желудка после приема пищи, изжогой, отрыжкой кислым или тухлым, тошнотой, рвотой (после которой наступает облегчение), то врач подозревает гастрит или язвенную болезнь желудка или двенадцатиперстной кишки и назначает следующие анализы и обследования:
Когда в верхней части живота «под ложечкой» ощущаются тупые, ноющие боли, усиливающиеся через 0,5 – 2 часа после еды или на голодный желудок, сочетающиеся с запорами или поносами, ощущением переполнения желудка после приема пищи, изжогой, отрыжкой кислым или тухлым, тошнотой, рвотой (после которой наступает облегчение), то врач подозревает гастрит или язвенную болезнь желудка или двенадцатиперстной кишки и назначает следующие анализы и обследования:
- Общий анализ крови;
- Биохимический анализ крови;
- Анализ крови на уровень гастрина и пепсиногена;
- Анализ на наличие H.pylori (записаться) (дыхательный тест (записаться), ПЦР, бактериологическое исследование (записаться));
- Общий анализ мочи;
- Анализ кала на скрытую кровь;
- Копрологический анализ кала;
- Эзофагогастродуоденоскопия с забором биопсии для гистологии;
- Рентген желудка;
- Дуоденальное зондирование (записаться);
- рН-метрия желудочного сока (записаться);
- Антродуоденальная манометрия.
Сначала врач назначает общий и биохимический анализ крови, общий анализ мочи и копрологический анализ кала для оценки общего состояния организма. Затем назначается анализ кала на скрытую кровь для выявления кровотечения из язвенного дефекта или ранимой воспаленной слизистой желудка при гастрите. Далее в обязательном порядке назначается выявление H.pylori любым методом, который выполняет медицинское учреждение. После этого непосредственно для выявления гастрита или язвенной болезни производится эзофагогастродуоденоскопия, которая позволяет во всех случаях поставить диагноз и взять образцы тканей для гистологического исследования. Если по результатам эзофагогастродуоденоскопии выявлен гастрит или язва желудка, то дополнительно назначается рН-метрия желудочного сока и определение уровня гастрина и пепсиногена в крови. Также для оценки моторной функции желудка может назначаться антродуоденальная манометрия. Если же эзофагогастродуоденоскопия выявила язву двенадцатиперстной кишки, то назначается дуоденальное зондирование.
Холецистит
 Когда вверху живота справа чуть ниже ребер ощущается постоянная колющая или схваткообразная тупая ноющая боль, как правило, возникающая после стресса, тряской езды или физической нагрузки, появляющаяся после употребления жирного, сладкого, жареного и т.д., отдающая под правую ключицу и лопатку, сочетающаяся с отрыжкой воздухом, неустойчивым стулом (то понос, то запор), горечью во рту и метеоризмом – врач подозревает холецистит и назначает следующие анализы и обследования:
Когда вверху живота справа чуть ниже ребер ощущается постоянная колющая или схваткообразная тупая ноющая боль, как правило, возникающая после стресса, тряской езды или физической нагрузки, появляющаяся после употребления жирного, сладкого, жареного и т.д., отдающая под правую ключицу и лопатку, сочетающаяся с отрыжкой воздухом, неустойчивым стулом (то понос, то запор), горечью во рту и метеоризмом – врач подозревает холецистит и назначает следующие анализы и обследования:
- Общий анализ крови;
- Биохимический анализ крови (билирубин, холестерин, мочевина, креатинин, общий белок, альбумин, АсАТ, АлАТ, ЛДГ, щелочная фосфатаза, амилаза, липаза);
- УЗИ желчного пузыря (записаться);
- Фракционное дуоденальное зондирование;
- Холецистохолангиография.
При подозрении на холецистит врач назначает все вышеуказанные исследования, так как они позволяют выявить воспалительный процесс, оценить состояние тканей и функциональной активности органа. Если после проведения обследования у врача остаются сомнения в диагнозе, то дополнительно может назначаться сцинтиграфия и мультиспиральная компьютерная томография печени (записаться), желчного пузыря и желчных протоков, а также фиброгастродуоденоскопия.
Хронический панкреатит
Если сильная режущая, сверлящая, рвущая боль вверху живота ощущается «под ложечкой» и справа или «под ложечкой» и слева, а иногда и по всему верхнему краю живота, распространяется в позвоночник, ключицу или лопатку, усиливается в позе лежа, уменьшается сидя с наклоном вперед и после продолжительного периода голода, сочетается с сильным слюноотделением, отрыжкой воздухом или пищей, тошнотой, рвотой, метеоризмом, отвращением к жирному, плохим аппетитом, стеатореей (жирный, плохо смывающийся, прилипающий к унитазу кал), то врач подозревает хронический панкреатит и назначает следующие анализы и обследования:
- Общий анализ крови;
- Биохимический анализ крови (АсАТ, АлАТ, амилаза, липаза, эластаза, трипсин и др.);
- Анализ активности амилазы в моче;
- Копрологический анализ кала;
- УЗИ брюшной полости;
- Томография (компьютерная или магнитно-резонансная (записаться)) брюшной полости;
- Эндоскопическая ретроградная панкреатохолангиография.
Чаще всего при подозрении на панкреатит врач ограничивается назначением общего и биохимического анализа крови, анализа мочи на активность амилазы, копрологического анализа и УЗИ брюшной полости, так как эти исследования позволяют поставить диагноз в подавляющем большинстве случаев. Если же после такого минимального обследования у врача имеются сомнения в диагнозе, то дополнительно назначается томография, эндоскопическое УЗИ или эндоскопическая ретроградная панкреатохолангиография.
Заболевание печени (гепатит, цирроз, гепатоз)
Если вверху живота справа (прямо под ребрами) имеется дискомфорт, ощущение тяжести или сильные распирающие, колющие, режущие схваткообразные боли, которые сочетаются с желтоватой окраской кожи и слизистых оболочек, сосудистыми звездочками на плечах, груди и руках, отеками ног и живота, утомляемостью, апатией, раздражительностью, сонливостью, тошнотой, метеоризмом, запорами, горьким привкусом во рту или горькой отрыжкой, покраснением ладоней, легким образованием синяков, то врач подозревает заболевание печени (гепатит, цирроз, гепатоз) и назначает следующие анализы и обследования:
- Общий анализ крови;
- Подсчет количества тромбоцитов в крови;
- Общий анализ мочи;
- Биохимический анализ крови (билирубин, холестерин, триглицериды, мочевина, креатинин, общий белок, белковые фракции, АсАТ, АлАТ, ЛДГ, щелочная фосфатаза, гамма-глутамилтранспептидаза, лецитинаминопептидаза, холинэстераза);
- Ионограмма крови (калий, натрий, кальций, хлор);
- Коагулограмма крови (АЧТВ, ПТИ, МНО, ТВ, фибриноген и др.);
- Анализ крови на наличие антител к вирусу гепатита В (Anti-HBе, Anti-HBс-total, Anti-HBs, HBsAg) методом ИФА;
- Анализ крови на наличие антител к вирусу гепатита С (Anti-HAV-IgM) методом ИФА;
- Анализ крови на наличие антител к вирусу гепатита Д (Anti-HAD) методом ИФА;
- Анализ крови на наличие антител к вирусу гепатита А (Anti-HAV-IgG, Anti-HAV-IgM) методом ИФА;
- УЗИ печени;
- Томография (компьютерная или магнитно-резонансная (записаться)) печени;
- Реогепатография;
- Гепатосцинтиграфия;
- Биопсия печени.
В первую очередь для оценки состояния организма, степени функциональной активности и повреждения тканей печени врач назначает общий анализ крови, подсчет количества тромбоцитов в крови, общий анализ мочи, биохимический анализ крови, ионограмму и коагулограмму крови. Затем при подозрении на любое заболевание печени врач все равно назначает анализы на вирусные гепатиты (записаться), так как они могут протекать в скрытой форме и осложнять другую патологию или быть ее предрасполагающими факторами. После этого производится УЗИ печени, на основании результатов которого врач выявляет имеющийся патологический процесс, то есть понимает, идет ли речь о гепатите, циррозе или гепатозе. При гепатозе и циррозе для получения дополнительных сведений о состояния тканей печени может назначаться томография. При начальных стадиях цирроза на фоне гепатита назначается также гепатосцинтиграфия. А при гепатите для оценки внутрипеченочного кровотока назначается реогепатография. При любом заболевании печени при наличии технической возможности назначается биопсия с целью выявления характера, объема и типа повреждений тканей.
Доброкачественная опухоль печени
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник